La psoriasis
Revisado por pares por Dra. Rachel Hudson, MRCGPÚltima actualización por Dr Doug McKechnie, MRCGPLast updated 26 Abr 2023
Cumple con las directrices editoriales
- DescargarDescargar
- Compartir
- Language
- Discusión
- Versión en audio
En esta serie:Psoriasis en gotasArtritis psoriásicaPsoriasis ungueal
La psoriasis es una afección cutánea a largo plazo que también puede afectar las uñas y las articulaciones. Tiende a brotar de vez en cuando. El tratamiento con varias cremas o ungüentos a menudo puede aclarar o reducir las placas de psoriasis.
La terapia de luz especial y/o medicamentos potentes son opciones de tratamiento para casos severos donde las cremas y ungüentos no han funcionado muy bien. Las personas con psoriasis tienen más probabilidades de lo habitual de desarrollar enfermedades cardiovasculares (enfermedades del corazón y accidentes cerebrovasculares).
En este artículo:
Video picks for Otros problemas de la piel
Continúa leyendo abajo
¿Qué es la psoriasis?
La psoriasis es una afección cutánea común donde hay inflamación de la piel. Típicamente se desarrolla como parches (placas) de piel roja y escamosa. Una vez que desarrollas psoriasis, tiende a aparecer y desaparecer a lo largo de la vida. Un brote puede ocurrir en cualquier momento.
La frecuencia de los brotes varía. Puede haber momentos en que la psoriasis desaparece por largos períodos. Sin embargo, en algunas personas los brotes ocurren con frecuencia. La psoriasis no se debe a una infección. No puedes contagiarla a otras personas y no se convierte en cáncer.
La gravedad de la psoriasis varía mucho. En algunas personas es leve, con unas pocas manchas pequeñas que se desarrollan y son apenas perceptibles. En otras, hay muchas manchas de diferentes tamaños. En la mayoría de las personas, la gravedad se encuentra en algún punto entre estos dos extremos.
¿Qué es la psoriasis?
¿Cuáles son los diferentes tipos de psoriasis?
Volver al contenidoExisten diferentes tipos de psoriasis. Sin embargo, la psoriasis en placas crónica (descrita a continuación) es, con mucho, el tipo más común y típico.
La Sociedad de Dermatología de Atención Primaria ha publicado un 'Camino de tratamiento' - ver Lecturas adicionales a continuación. Esto incluye varias imágenes que pueden ser útiles, así como un plan claro para el tratamiento de las diferentes áreas y tipos de psoriasis. Esto incluye áreas a menudo difíciles de tratar, como la cara, las manos y la zona genital.
Psoriasis en placas crónica
Psoriasis en placas del codo
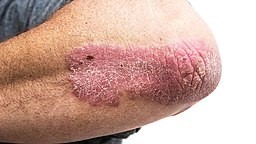
© Haley Otman,CC BY 3.0, vía Wikimedia Commons
Entre 8 y 9 de cada 10 personas con psoriasis tienen psoriasis en placas crónicas. La erupción está compuesta por manchas rojas (placas) en la piel. La imagen muestra placas típicas de psoriasis junto a piel normal. Cada placa generalmente se ve rosada o roja con escamas superpuestas, escamosas y blanco plateadas que se sienten ásperas. Por lo general, hay un borde definido entre el borde de una placa y la piel normal.
Las áreas más comunes afectadas son sobre los codos, las rodillas y la parte baja de la espalda. Sin embargo, puede variar de persona a persona y aparecer en cualquier parte de la piel, incluyendo:
Psoriasis del cuero cabelludo
Esto afecta aproximadamente a la mitad de las personas con psoriasis en placas crónica en la piel de su cuerpo. Sin embargo, la psoriasis del cuero cabelludo puede ocurrir sola en algunas personas. Se parece a la caspa severa. Todo el cuero cabelludo puede verse afectado, o puede haber solo algunas manchas. Si es grave, puede provocar la pérdida de cabello en algunas personas.
Psoriasis flexural
También conocida como psoriasis inversa. Este es también un tipo de psoriasis en placas crónica, pero la piel afectada se ve ligeramente diferente: está roja e inflamada, pero la piel es lisa y no tiene la descamación áspera. Ocurre en los pliegues de la piel (flexuras) como en la axila, en la ingle, debajo de los senos y en los pliegues de la piel.
La extensión de la psoriasis puede diferir de una persona a otra y también puede variar de vez en cuando en la misma persona. Muchas personas tienen solo unas pocas placas pequeñas de un centímetro aproximadamente cuando su psoriasis se activa. Otras tienen un sarpullido más extendido con grandes placas de varios centímetros de ancho. La psoriasis en placas crónica puede ser pruriginosa, pero generalmente no causa demasiado malestar.
Psoriasis ungueal
About half of people with any type of psoriasis also get fingernail psoriasis. In some people toenails are also affected. Nail psoriasis may also occur alone without any skin rash. Consulte el folleto separado llamado Enfermedad de las Uñas Psoriásicas para más detalles.
Psoriasis pustulosa
Este es el segundo tipo más común de psoriasis. Por lo general, solo afecta las palmas de las manos y las plantas de los pies. (A veces se llama pustulosis palmoplantar.) La piel afectada desarrolla grupos de pústulas, que son pequeñas manchas llenas de líquido. Las pústulas no contienen gérmenes (bacterias) y no son infecciosas. La piel debajo y alrededor de las pústulas suele estar roja y sensible.
Raramente, una forma de psoriasis pustulosa puede afectar la piel aparte de las palmas y las plantas. Esta forma más extendida es una forma más grave de psoriasis y necesita tratamiento urgente bajo el cuidado de un especialista en piel (un dermatólogo).
Psoriasis en gotas (guttata)
This is a type of psoriasis where the trigger is known to be a germ (bacterium). It typically occurs following a sore throat. Consulte el folleto separado llamado Psoriasis Guttata para más detalles.
Psoriasis eritrodérmica
Este tipo de psoriasis es raro. Causa un enrojecimiento generalizado (eritema) de gran parte de la superficie de la piel, lo cual es doloroso. Las placas individuales de psoriasis no se pueden ver porque se han fusionado.
There is still redness and scaling of the skin and the skin feels warm to touch. A person with erythrodermic psoriasis may also have a temperatura alta (fiebre). Es grave y necesita tratamiento urgente e ingreso en el hospital. Puede interferir con la capacidad de tu cuerpo para controlar la temperatura y también causa falta de líquidos en el cuerpo (deshidratación).
Continúa leyendo abajo
¿Qué tan común es la psoriasis?
Volver al contenidoAproximadamente 1 de cada 50 personas desarrolla psoriasis en algún momento de sus vidas. Puede aparecer por primera vez a cualquier edad, pero comúnmente comienza entre los 15 y 30 años.
Aproximadamente 3 de cada 10 personas con psoriasis tienen un pariente cercano con el mismo problema. Además, un gran estudio encontró que los fumadores (y los exfumadores hasta 20 años después de dejar de fumar) tienen un mayor riesgo de desarrollar psoriasis en comparación con los no fumadores. Una teoría para esto es que los venenos (toxinas) en el humo del cigarrillo pueden afectar partes del sistema inmunológico involucradas con la psoriasis.
¿Qué causa la psoriasis?
Volver al contenidoPiel - corte transversal
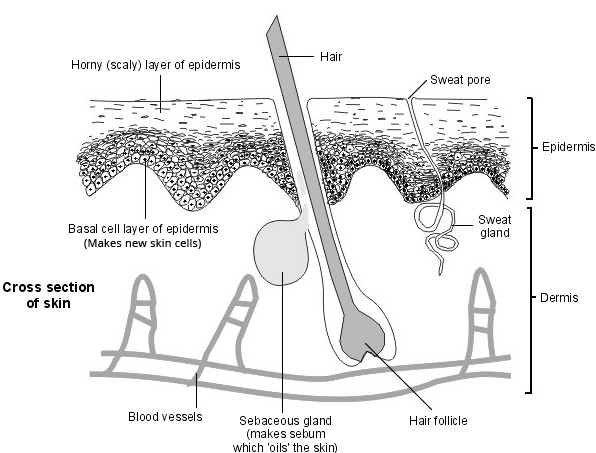
La piel normal está compuesta por capas de células cutáneas. La capa superior de células (capa córnea de la epidermis) está aplanada y se desprende gradualmente (se caen). Nuevas células se están formando constantemente debajo (en la capa basal de la epidermis) para reemplazar la capa superior desprendida. Las células se mueven gradualmente desde la capa basal hasta la capa córnea superior. Normalmente, toma alrededor de 28 días para que una célula en la capa basal alcance la capa superior de la piel y se desprenda. En la psoriasis, esto se acelera, tomando de tres a cinco días. El diagrama de arriba muestra una sección transversal de la piel normal.
Enfermedad autoinmune
Las personas con afecciones de la piel como la psoriasis producen más células cutáneas de lo normal y las producen más rápidamente. La piel también se inflama. La causa de estos cambios no se comprende completamente, pero ahora se cree que la psoriasis es probablemente una enfermedad autoinmune.
Normalmente, el sistema inmunológico destruye cualquier cosa que sea extraña, por ejemplo, bacterias o virus. En las enfermedades autoinmunes, el sistema inmunológico trata erróneamente partes del cuerpo como si fueran extrañas. Los factores hereditarios (genéticos) también parecen desempeñar un papel.
Puede ser que algún factor en el entorno (quizás un virus) desencadene la condición en alguien que ya es genéticamente propenso a desarrollarla. La investigación continúa tratando de encontrar la causa exacta.
Tampoco se sabe exactamente por qué la psoriasis se agrava en ciertos momentos, pero se conocen varias cosas que pueden empeorarla (ver abajo).
Continúa leyendo abajo
¿Cómo se diagnostica la psoriasis?
Volver al contenidoPsoriasis is usually diagnosed by the typical appearance of the rash. No tests are usually needed. Occasionally, una pequeña muestra (biopsia) of skin is taken to be looked at under the microscope if there is doubt about the diagnosis.
¿Qué desencadena la psoriasis?
Volver al contenidoEn la mayoría de las personas que tienen psoriasis, no hay una razón aparente por la cual ocurre un brote en un momento dado. Sin embargo, en algunas personas, la psoriasis es más propensa a brotar en ciertas situaciones. Estas incluyen las siguientes:
El estrés
Stress seems to trigger a flare-up of psoriasis in some people. There is also some evidence to suggest that the treatment of stress may sometimes be of benefit. Encuentra consejos sobre cómo reducir el estrés en el folleto separado llamado Manejo del Estrés.
Fumar
Smoking may trigger psoriasis initially to develop in some people and may also aggravate existing psoriasis. Stopping smoking will not only help your psoriasis but will also help to reduce the risk of heart disease and stroke (see below). Para obtener consejos sobre cómo dejar de fumar, consulte el folleto separado titulado Dejar de Fumar (Cese del Tabaquismo).
Obesidad y sobrepeso
Being obese or overweight makes developing psoriasis more likely and more severe. Losing weight may improve psoriasis in people who are overweight. Encuentra consejos para perder peso en el folleto separado llamado Pérdida de Peso (Reducción de Peso).
Alcohol
Drinking a lot of alcohol may cause a flare-up in some people. Consulte el folleto separado titulado Alcohol y Consumo Responsable.
Infecciones
Certain types of infections may cause a flare-up of psoriasis. In particular, a sore throat caused by a certain type of germ (bacterium) called Streptococcus spp. can cause a flare-up of psoriasis guttata or chronic plaque psoriasis.
Medicamento
Some medicines may possibly trigger or worsen psoriasis in some cases. Medicines that have been suspected of doing this include: betabloqueantes (propranolol, atenolol, etc), medicamento antipalúdico, litio, analgésicos antiinflamatorios (ibuprofeno, naproxeno, diclofenaco, etc), medicamentos inhibidores de la enzima convertidora de angiotensina (ECA), y algunos antibióticos. En algunos casos, la psoriasis puede no aparecer hasta que el medicamento se haya tomado durante semanas o meses.
Trauma
Una lesión en la piel, incluyendo el rascado excesivo, puede desencadenar el desarrollo de un parche de psoriasis. El desarrollo de placas psoriáticas donde la piel ha sido dañada se conoce como reacción de Köbner.
Luz solar
La mayoría de las personas con psoriasis dicen que la luz solar parece ayudar a aliviar su psoriasis. Muchas personas encuentran que su psoriasis es menos molesta en los meses de verano. Sin embargo, algunas personas encuentran que el sol fuerte parece empeorar su psoriasis. Una quemadura solar severa (que es una lesión en la piel) también puede provocar un brote de psoriasis.
Cambios hormonales
La psoriasis en las mujeres tiende a ser peor durante la pubertad y durante la menopausia. Estos son momentos en los que hay algunos cambios importantes en los niveles hormonales femeninos. Algunas mujeres embarazadas con psoriasis encuentran que sus síntomas de psoriasis mejoran cuando están embarazadas, pero pueden empeorar en los meses justo después de tener un bebé.
No hay evidencia de que algún alimento o dieta en particular (aparte de las dietas para perder peso - ver arriba) sea mejor o peor para la psoriasis que cualquier otro.
Tratamientos para la psoriasis
Volver al contenidoNo existe una cura definitiva para tratar la psoriasis. El tratamiento de la psoriasis tiene como objetivo aclarar la erupción tanto como sea posible. Sin embargo, como la psoriasis tiende a brotar de vez en cuando, es posible que necesites ciclos de tratamiento intermitentes a lo largo de tu vida.
Existen varias opciones de tratamiento. No hay una 'mejor opción' que se adapte a todos. El tratamiento recomendado por su médico puede depender de la gravedad, el lugar y el tipo de psoriasis. Además, un tratamiento puede funcionar bien en una persona pero no en otra. No es inusual probar un tratamiento diferente si el primero no funciona tan bien.
Muchos de los tratamientos para la psoriasis incluyen cremas o ungüentos. Como regla general, debes aplicar las cremas o ungüentos correctamente para obtener los mejores resultados. Por lo general, se necesitan varias semanas de tratamiento para eliminar las placas de psoriasis.
Lo siguiente es un breve resumen de los tratamientos más comúnmente utilizados para la psoriasis en placas crónica. A menos que la psoriasis sea muy severa, el tratamiento suele ser con cremas o ungüentos. Si estos tratamientos no tienen éxito, generalmente se le derivará a un especialista en piel para obtener asesoramiento sobre otros tratamientos como medicamentos y tratamientos con luz.
Nota: los tratamientos de las formas menos comunes de psoriasis son similares, pero no se tratan aquí. Su médico le aconsejará.
¿Desaparecerá la psoriasis sin ningún tratamiento?
Muchas personas tienen algunas manchas rojas (placas) de psoriasis que no son demasiado graves o no están en un lugar visible. El tratamiento no es esencial y algunas personas no desean ningún tratamiento si solo están levemente afectadas.
Having a dieta saludable y ejercicio regular have been shown to improve psoriasis, (as well as reducing the risk of developing heart disease and stroke).
Hidratantes (emolientes)
Estos son esenciales para cualquier persona con psoriasis, sin importar qué otros tratamientos utilicen. Ayudan a suavizar la piel dura y las placas, eliminar las escamas y prevenir la picazón. Hay muchas marcas diferentes de cremas y ungüentos hidratantes, así que encuentra uno que te guste.
Using a moisturiser may also make other treatments more effective. However, apply the emollient first and allow about 30 minutes for it to be absorbed into your skin before applying any other treatment. Para obtener más información sobre el uso de humectantes, consulte el folleto separado titulado Humectantes para el Eccema (Emolientes).
Tratamientos a base de vitamina D
Calcipotriol, calcitriol and tacalcitol are also called vitamin D analogues, They are commonly used as a psoriasis treatment and often work well. They seem to work by slowing the rate at which skin cells increase.
Vienen en forma de cremas, ungüentos, lociones y una aplicación para el cuero cabelludo. Son fáciles de usar y son menos desordenados y tienen menos olor que las cremas y ungüentos de alquitrán de hulla o ditranol (abajo). Sin embargo, pueden causar irritación en la piel en algunas personas.
They all have a maximum amount that you can use per week. You can read more about this in the leaflet that comes with your preparation and in the separate medicine leaflets called Calcipotriol para la psoriasis, Ungüento de calcitriol para la psoriasis y Tacalcitol para la psoriasis.
Un tratamiento basado en vitamina D a menudo se utiliza en combinación con un esteroide (por ejemplo, calcipotriol/betametasona), especialmente cuando un brote comienza.
Todos pueden causar irritación en la piel, lo que puede llevar a enrojecimiento, dolor o picazón en aproximadamente 1 de cada 5 usuarios. Cualquier irritación en la piel que se desarrolle generalmente se calma, pero a veces se necesita un descanso en el tratamiento o, en ocasiones, se detiene por completo.
Una ventaja del calcitriol y el tacalcitol es que son menos irritantes que el calcipotriol. Por lo tanto, uno u otro puede ser adecuado para su uso en la cara, pliegues o área genital si su médico lo aconseja. El calcipotriol no debe usarse en estas áreas.
Si estás intentando tener un bebé, estás embarazada o estás amamantando, consulta con tu médico sobre los tratamientos a base de vitamina D, ya que solo se prescriben en esta situación si los beneficios superan los riesgos.
Cremas o ungüentos esteroides
Los esteroides tópicos son otros tratamientos comúnmente utilizados para la psoriasis. Funcionan reduciendo la inflamación. Son fáciles de usar y pueden ser un buen tratamiento para áreas difíciles como el cuero cabelludo y la cara.
However, one problem with steroids is that in some cases, once you stop using the cream or ointment, the psoriasis may come back worse than it was in the first place. Only milder steroid creams or ointments should be used on your face or for psoriasis affecting flexures. Consulte el folleto separado titulado Esteroides Tópicos (excluyendo Esteroides Inhalados) para obtener más información sobre cómo usarlos.
Preparaciones de alquitrán de hulla
Estos se han utilizado para tratar la psoriasis durante muchos años. No está claro cómo funcionan. Pueden reducir la renovación de las células de la piel. También parecen reducir la inflamación y tienen propiedades antiescalantes.
Las preparaciones tradicionales de alquitrán son desordenadas de usar, pero las fórmulas modernas son más agradables. Están disponibles cremas, ungüentos, lociones, pastas, tratamientos para el cuero cabelludo, aditivos para el baño y champús que contienen alquitrán de hulla.
Como regla general, no use cremas de alquitrán de hulla u otros tratamientos de alquitrán de hulla en flexuras como la parte delantera de los codos, detrás de las rodillas, ingles, axilas, etc. Además, evite usarlas en su rostro, ya que debe tener cuidado de no introducirlas en sus ojos.
Sin embargo, algunas de las cremas más suaves se pueden usar en la cara y en las flexuras; su médico le aconsejará. Su médico también le aconsejará si es seguro para usted usar tratamientos con alquitrán de hulla en sus áreas genitales.
Las preparaciones de alquitrán de hulla pueden tener un olor desagradable y pueden manchar la ropa. Pueden causar irritación en la piel en algunas personas y la piel puede volverse sensible a la luz solar mientras se usan. Las preparaciones de alquitrán de hulla no deben usarse durante los primeros tres meses de embarazo. Sin embargo, pueden usarse más adelante en el embarazo y durante la lactancia.
Dithranol
El ditranol se ha utilizado durante muchos años para la psoriasis y es el tratamiento más efectivo que se aplica directamente sobre la piel. En la mayoría de los casos, una aplicación diaria de ditranol en una placa eliminará la placa, pero necesitas perseverar ya que puede tomar varias semanas.
However, it irritates healthy skin, is messy and stains your skin, hair, bedding and clothes, so it is not suitable for everyone with psoriasis, and is now quite hard to get as several manufacturers have stopped producing it. Read more about how to use it in the separate medicine leaflet called Ditranol para la psoriasis.
Ácido salicílico
Salicylic acid is often combined with other treatments such as coal tar or steroid creams. It is good for loosening and lifting the scales of psoriasis on the body or the scalp. Other treatments tend to work better if the scale is lifted off first by salicylic acid. Salicylic acid can be used as a long-term treatment. You will find more information in the separate leaflet called Ácido Salicílico.
Tazaroteno
Tazarotene is a gel that is sometimes used to treat psoriasis. It is a vitamin A-based preparation. Irritation of the normal surrounding skin is a common side-effect. This can be minimised by applying tazarotene sparingly to the plaques and avoiding normal skin.
Tazarotene treatment must not be used if you are pregnant or breastfeeding, because it can harm your baby. You can read more about how to use tazarotene in the separate leaflet called Tazaroteno para la psoriasis.
Para la psoriasis del cuero cabelludo
Un champú a base de alquitrán de hulla a menudo se prueba primero y suele funcionar bien. Algunas preparaciones combinan un champú de alquitrán con una preparación de ácido salicílico, un ungüento de combinación de aceite de coco/ácido salicílico, una preparación de esteroides, una aplicación de calcipotriol para el cuero cabelludo, o más de una de estas.
Si tienes psoriasis en el cuero cabelludo, también puede ser útil usar ropa de colores más claros para que las escamas que caen de tu cuero cabelludo se vean menos fácilmente. Cambiar tu peinado para cubrir la psoriasis tanto como sea posible también puede ayudar. Ten cuidado de cepillar tu cabello suavemente. Los tratamientos para el cuero cabelludo también pueden manchar tu almohada/funda de almohada. Por lo tanto, es posible que desees cubrir tu almohada con una funda de almohada vieja.
Combinaciones
Some preparations use a combination of ingredients to treat psoriasis. For example, calcipotriol combined with a steroid may be used when calcipotriol alone has not worked very well. As mentioned, it is not usually wise to use a steroid long-term.
Por lo tanto, una estrategia de tratamiento que a veces se utiliza es calcipotriol combinado con un esteroide durante cuatro semanas, alternando con calcipotriol solo durante cuatro semanas. Otras combinaciones, como una preparación de alquitrán de hulla y un esteroide, también se utilizan a veces.
También se utilizan a veces otras estrategias de tratamiento rotativo. Por ejemplo, una vez que un brote se ha calmado, solo usar el tratamiento durante el fin de semana.
Los tratamientos para el cuero cabelludo a menudo contienen una combinación de ingredientes como un esteroide, alquitrán de hulla y ácido salicílico.
Otros tratamientos para la psoriasis
Volver al contenidoSi tienes psoriasis severa, es posible que necesites tratamiento hospitalario. La terapia de luz (fototerapia) es un tipo de tratamiento que se puede utilizar. Esto puede implicar tratamiento con luz ultravioleta B (UVB).
Otro tipo de fototerapia se llama PUVA - psoraleno y luz ultravioleta en la banda A. Esto implica tomar tabletas (psoraleno) que potencian los efectos de la luz UV en la piel. Luego asistes al hospital para sesiones regulares bajo una luz especial que emite ultravioleta A (UVA).
A veces, a las personas con psoriasis severa se les administran tratamientos intensivos, utilizando las cremas o ungüentos descritos anteriormente, pero en concentraciones más altas y con vendajes especiales.
If psoriasis is severe and is not helped by the treatments listed above then a powerful medicine which can suppress inflammation is sometimes used. For example, metotrexato, ciclosporina, acitretina, etanercepto, infliximab, efalizumab, secukinumab, ustekinumab, bimekizumab y adalimumab. Existe algún riesgo de efectos secundarios graves con estos medicamentos, por lo que solo se utilizan bajo el consejo de un especialista.
Problemas relacionados con la psoriasis
Volver al contenidoLas personas con psoriasis tienen más probabilidades de tener o desarrollar otros problemas a largo plazo. Sin embargo, el hecho de tener psoriasis no significa que definitivamente desarrollarás estos problemas. Los problemas incluyen los siguientes:
Problemas articulares
At least 1 or 2 out of every 10 people with psoriasis also develop inflammation and pains in some joints (arthritis). This is called psoriatic arthritis. Any joint can be affected, but it most commonly affects the joints of the fingers and toes. The cause of this is not clear. It can happen even in people who only have nail psoriasis. Consulte el folleto separado llamado Artritis Psoriásica para más detalles. Debes consultar a un médico si tienes algún tipo de psoriasis y desarrollas dolor o hinchazón en alguna articulación o dolor en el talón (tendinopatía de Aquiles).
Factores de riesgo para enfermedades cardiovasculares
Las personas con psoriasis tienen más probabilidades de tener algunos de los factores de riesgo para desarrollar enfermedades cardiovasculares (enfermedades del corazón y accidente cerebrovascular) such as high levels of cholesterol and other fats in the blood (hyperlipidaemia), presión arterial alta (hypertension) and diabetes.
You are more likely to have these risk factors if you have severe psoriasis rather than mild psoriasis. If you have psoriasis you may wish to see your GP or practice nurse to discuss risk factors for cardiovascular disease, and ways of tackling them. Consulte el folleto separado llamado Enfermedad Cardiovascular (Ateroma) para más detalles.
Obesidad
Psoriasis is more common in people with la obesidad.
Problemas psicológicos
Some people with psoriasis may feel embarrassed about their skin problem and develop a negative body image. They may avoid certain activities such as swimming because of fear of uncovering their skin and of other people seeing it. Personal relationships may be affected. Some people with psoriasis develop ansiedad y depresión.
¿Se puede prevenir la psoriasis?
Volver al contenidoDesafortunadamente, no conocemos ninguna manera de prevenir la psoriasis completamente. La psoriasis no es consecuencia de algo que hayas hecho. La psoriasis tampoco es una enfermedad contagiosa: no se puede transmitir de persona a persona.
Evitar los desencadenantes y usar los tratamientos correctamente puede ayudar a prevenir los brotes de psoriasis, como se discutió anteriormente.
¿Cuál es el pronóstico para la psoriasis?
Volver al contenidoLa psoriasis afecta a diferentes personas de diferentes maneras. En general, la psoriasis en placas es una condición persistente (crónica) con brotes que van y vienen. Sin embargo, algunos estudios han demostrado que, con el tiempo, la psoriasis en placas puede desaparecer completamente en algún momento en alrededor de 1 de cada 3 personas. Algunas personas tienen varios años libres de psoriasis y luego puede volver a aparecer.
La psoriasis guttata, menos común, generalmente desaparece por completo después de unos meses. Sin embargo, si tienes un episodio de psoriasis guttata, tienes una probabilidad más alta de lo habitual de desarrollar psoriasis en placas crónica más adelante.
Patient picks for Otros problemas de la piel

Salud de la piel, uñas y cabello
Verrugas seborréicas
Las verrugas seborréicas son proliferaciones verrugosas benignas que aparecen en la piel. Por lo general, no requieren ningún tratamiento.
por el Dr. Colin Tidy, MRCGP

Salud de la piel, uñas y cabello
Úlceras cutáneas
Una úlcera es una lesión en la piel, a través de la cual se pueden ver los tejidos subyacentes. Por lo general, hay un problema que afecta la cicatrización normal de la piel. Existen varios tipos de úlceras cutáneas. El tratamiento puede variar dependiendo del tipo de úlcera.
por el Dr. Doug McKechnie, MRCGP
Lecturas adicionales y referencias
- Psoriasis: La evaluación y el manejo de la psoriasis; Guía Clínica NICE (octubre 2012 - última actualización septiembre 2017)
- Mansouri Y, Goldenberg G; Seguridad biológica en la psoriasis: revisión de datos de seguridad a largo plazo. J Clin Aesthet Dermatol. 2015 Feb;8(2):30-42.
- Psoriasis - Vía de Tratamiento en Atención Primaria; Sociedad de Dermatología de Atención Primaria, Sept 2017
- Jensen P, Skov L; Psoriasis y Obesidad. Dermatología. 2016;232(6):633-639. doi: 10.1159/000455840. Publicado en línea 23 de febrero de 2017.
- Schlager JG, Rosumeck S, Werner RN, et al; Tratamientos tópicos para la psoriasis del cuero cabelludo. Cochrane Database Syst Rev. 26 de febrero de 2016;2:CD009687. doi: 10.1002/14651858.CD009687.pub2.
- Ford AR, Siegel M, Bagel J, et al; Recomendaciones Dietéticas para Adultos con Psoriasis o Artritis Psoriásica del Consejo Médico de la Fundación Nacional de Psoriasis: Una Revisión Sistemática. JAMA Dermatol. 2018 Ago 1;154(8):934-950. doi: 10.1001/jamadermatol.2018.1412.
- La psoriasis; NICE CKS, septiembre 2022 (acceso solo en el Reino Unido)
- Sbidian E, Chaimani A, Garcia-Doval I, et al; Tratamientos farmacológicos sistémicos para la psoriasis en placas crónica: un metaanálisis en red. Cochrane Database Syst Rev. 2022 23 de mayo;5(5):CD011535. doi: 10.1002/14651858.CD011535.pub5.
Continúa leyendo abajo
Historial del artículo
La información en esta página está escrita y revisada por pares por clínicos calificados.
Próxima revisión: 24 Abr 2028
26 Abr 2023 | Última versión

Pregunta, comparte, conecta.
Navega por discusiones, haz preguntas y comparte experiencias en cientos de temas de salud.

¿Te sientes mal?
Evalúa tus síntomas en línea de forma gratuita
Suscríbete al boletín de Patient
Tu dosis semanal de consejos de salud claros y confiables, escritos para ayudarte a sentirte informado, seguro y en control.
By subscribing you accept our Política de Privacidad. Puedes darte de baja en cualquier momento. Nunca vendemos tus datos.