Impetigo
Revisado por pares por Dr Colin Tidy, MRCGPÚltima actualización por Dr Doug McKechnie, MRCGPLast updated 17 Sept 2024
Cumple con las directrices editoriales
- DescargarDescargar
- Compartir
- Language
- Discusión
- Versión en audio
Profesionales Médicos
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Impetigo article more useful, or one of our other artículos de salud.
En este artículo:
Continúa leyendo abajo
¿Qué es el impétigo?
Impetigo is a very common superficial infection of the skin. It can be divided into non-bullous and bullous forms. The non-bullous types represent the majority of cases. The infecting organism for the more common non-bullous type is usually Staphylococcus aureus o Streptococcus pyogenes.
Over a period of 50 years there has been a considerable move from streptococci to staphylococci as the principal causative organisms. Meticillin-resistant S. aureus (MRSA) is another increasingly common causative organism for non-bullous impetigo.
Usually the predisposing factor is a breach of the skin but bullous impetigo may affect intact skin and is almost invariably caused by S. aureus. También se clasifica ocasionalmente como primario o secundario, donde el impétigo primario ocurre en piel intacta, y el impétigo secundario en piel ya dañada por otra condición.
¿Qué tan común es el impétigo?
Volver al contenidoEl impétigo es una afección común. A menudo afecta a los niños, aunque puede ocurrir a cualquier edad. En Inglaterra y Gales, la incidencia semanal más alta de impétigo en niños de 0-4 y 5-14 años se ha estimado en 84 por 100,000 y 54 por 100,000 respectivamente.1 Global estimates suggest around 162 million children have impetigo at any one time, with the prevalence being highest in tropical areas and underprivileged communities.2 The streptococcal form is more common in warmer and more humid climates. There is some evidence for seasonal variation, with staphylococcal infections being more common in warmer months.3
Factores de riesgo
Los factores de riesgo incluyen la mala higiene y las condiciones de la piel que provocan una ruptura en las capas protectoras. El eccema atópico es un factor de riesgo común; otros incluyen picaduras, traumatismos en la piel, sarna, varicela, quemaduras y dermatitis de contacto.
Continúa leyendo abajo
Síntomas del impétigo
Volver al contenidoImpetigo no ampolloso
Las lesiones no ampollosas generalmente comienzan como pequeñas pústulas o vesículas que evolucionan rápidamente a placas costrosas de color miel que tienden a medir menos de 2 cm de diámetro. Usualmente se encuentran en la cara (particularmente alrededor de la boca y la nariz) y también pueden aparecer en las extremidades donde han ocurrido mordeduras, abrasiones, laceraciones, rasguños, quemaduras o traumas. Se propaga rápidamente. Pueden ocurrir lesiones satélite como consecuencia de la autoinoculación. Puede haber algo de picazón. Hay poco o ningún eritema o edema circundante. Los ganglios linfáticos regionales a menudo están agrandados.
Impetigo en el mentón
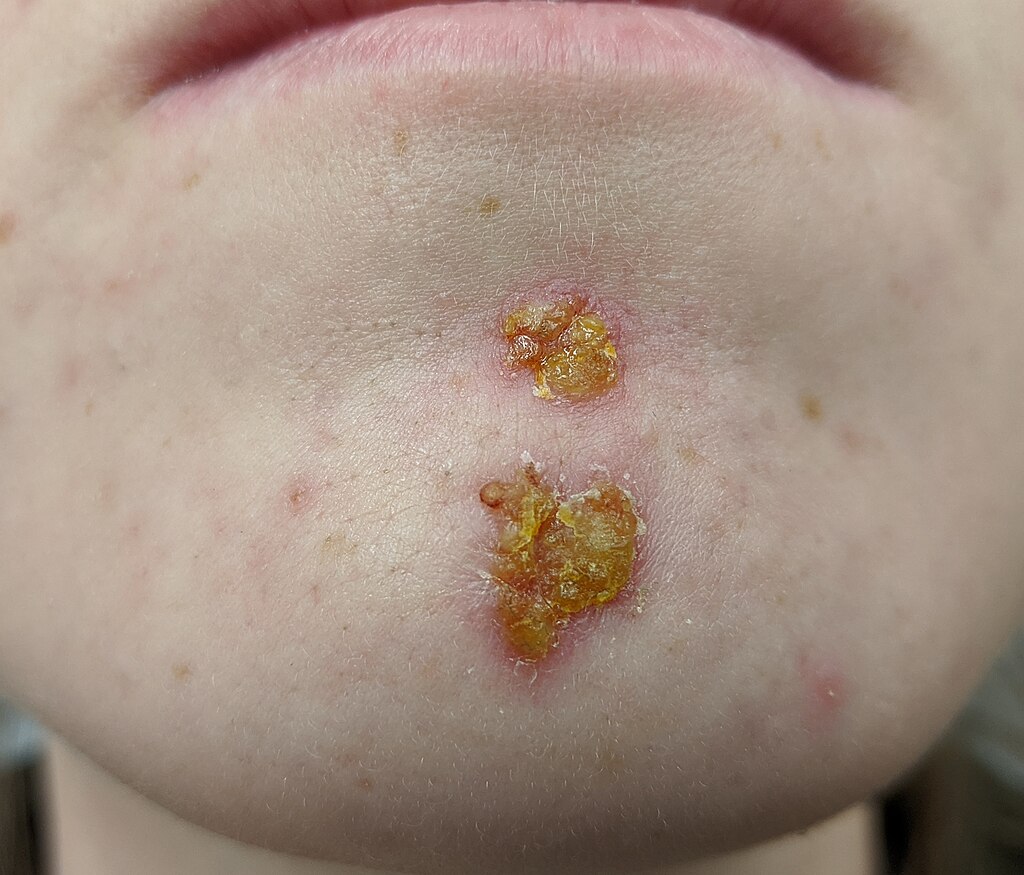
© James Heilman, MD, CC BY-SA 4.0, a través de Wikimedia Commons
Codo con impétigo
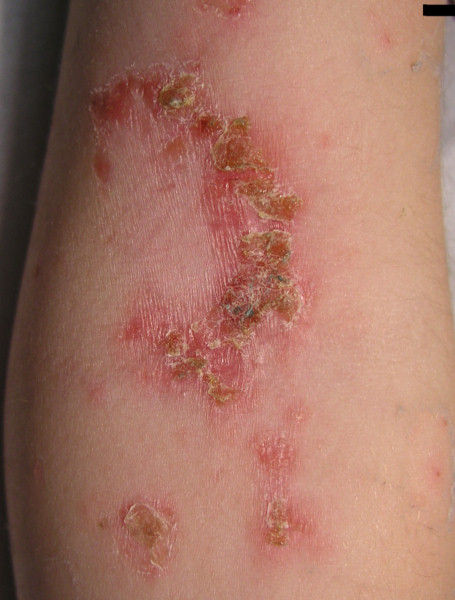
© Evanherk en Wikipedia en holandés, CC BY-SA 3.0, a través de Wikimedia Commons
Impetigo ampolloso
Bullous lesions have a thin roof and tend to rupture spontaneously. They are usually on the face, trunk, extremities, buttocks, or perineal regions. They are more likely to occur on top of other disease like atopic eczema.
Hay poco eritema y generalmente no hay linfadenopatía regional. Las lesiones ampollosas son más comunes en los neonatos, pero pueden ocurrir a cualquier edad. Este tipo es más probable que sea doloroso y puede estar asociado con síntomas sistémicos de malestar.
Impetigo ampolloso
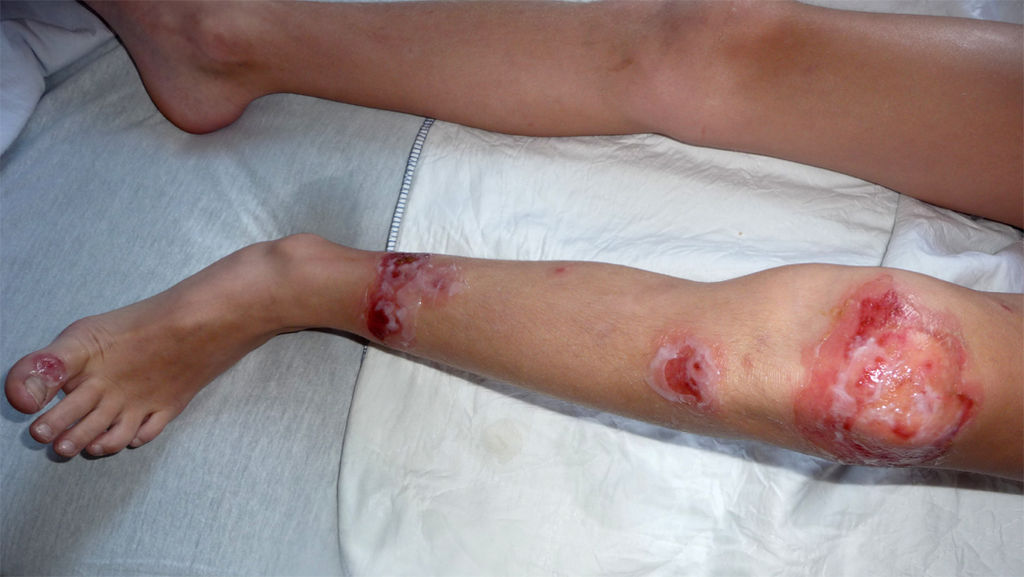
© Milliejen, CC BY-SA 3.0, vía Wikimedia Commons
Ectima
Esto comienza como un impétigo no ampolloso, pero se ulcera y se vuelve necrótico. Es más profundo y puede ocurrir con linfadenitis.
Diagnóstico diferencial4
Volver al contenidoVarious viral skin infections including herpes simple, herpes zóster y varicela-zóster viruses.
Continúa leyendo abajo
Diagnóstico del impétigo
Volver al contenidoEl diagnóstico suele ser puramente clínico, pero un hisopo para cultivo y sensibilidad puede ser útil si:
El impétigo es extenso o severo.
Se sospecha de MRSA.
The impetigo is recurrent or failing to respond to treatment. (Take nasal swabs if there is recurrent impetigo, to exclude nasal staphylococcal colonisation. Use Naseptin® to eradicate it if found.)
Manejo del impétigo45
Volver al contenidoConsejos generales
Aconsejar buenas medidas de higiene:
Mantén limpia(s) la(s) área(s) afectada(s).
Lávese las manos después de tocar las áreas afectadas.
Evita compartir toallas y agua de baño.
Evite rascarse el área afectada. Mantenga las uñas cortas y limpias.
La Salud Pública de Inglaterra (PHE) aconseja que los niños deben quedarse en casa (o los adultos deben dejar de trabajar) hasta que las lesiones estén secas y con costras, o la persona afectada haya estado tomando antibióticos durante 48 horas.6
Antibióticos tópicos
Una revisión de Cochrane encontró buena evidencia de la eficacia de la mupirocina tópica y el ácido fusídico, y que eran tan efectivos como el tratamiento con antibióticos orales. No había evidencia de que los desinfectantes tópicos fueran una terapia efectiva.7
La opinión varía en cuanto a si las costras deben remojarse antes de aplicar el tratamiento tópico. El Resumen de Conocimientos Clínicos sobre impétigo del Instituto Nacional para la Salud y la Excelencia en la Atención (NICE) aconseja que el ácido fusídico se use como primera línea en infecciones localizadas, tres veces al día durante siete días. La mupirocina debe reservarse para casos donde el MRSA es el organismo causante, para evitar la resistencia.
Antibióticos sistémicos
Oral antibiotics are only needed when infection is extensive or resistant to topical treatment, or causing systemic symptoms. A seven-day course is recommended. Flucloxacillin is recommended as first-line treatment when oral antibiotics are required.
Se recomienda la claritromicina o la eritromicina como segunda opción para aquellos que son alérgicos a la penicilina, siendo preferida la claritromicina, ya que los efectos secundarios son menos comunes.
La infección bullosa generalmente requiere antibióticos orales.
Recomendaciones NICE8
Para reducir la propagación del impétigo, aconseje sobre buenas medidas de higiene para reducir la propagación del impétigo a otras áreas del cuerpo y a otras personas.
Impétigo localizado no ampolloso
Crema de peróxido de hidrógeno al 1% para personas que no están sistemáticamente enfermas o en alto riesgo de complicaciones (por ejemplo, inmunocomprometidos o con condiciones de piel coexistentes).
Si la crema de peróxido de hidrógeno al 1% no es adecuada, ofrezca un curso corto de un antibiótico tópico si no está sistemáticamente enfermo o en alto riesgo de complicaciones.
Antibiótico tópico de primera elección: ácido fusídico 2%. Alternativa: mupirocina 2%.
Impétigo no ampolloso generalizado
Un curso corto de un antibiótico tópico u oral si no está sistémicamente enfermo o en alto riesgo de complicaciones.
Ofrecer un curso corto de un antibiótico oral para:
Todas las personas con impétigo ampolloso.
Aquellos con impétigo no ampolloso que están sistémicamente enfermos o en alto riesgo de complicaciones.
Antibiótico oral de primera elección: flucloxacilina. Alternativas: claritromicina; eritromicina (en el embarazo).
Si se sospecha o se confirma MRSA: consulte a un microbiólogo local.
No ofrezca tratamiento combinado con un antibiótico tópico y oral para tratar el impétigo. Aconseje buscar ayuda médica si los síntomas empeoran rápidamente o significativamente en cualquier momento, o no han mejorado después de completar un curso de tratamiento.
Impétigo que está empeorando o no ha mejorado después del tratamiento con crema de peróxido de hidrógeno al 1%:
A short course of a topical antibiotic if the impetigo remains localised; o
Un curso corto de un antibiótico tópico u oral si el impétigo se ha extendido.
Impétigo que está empeorando o no ha mejorado después de completar un tratamiento con antibióticos tópicos:
A short course of an oral antibiotic (see the recommendations on choice of antimicrobial); y
Considere enviar un hisopo de piel para pruebas microbiológicas.
Para las personas con impétigo que está empeorando o no ha mejorado después de completar un curso de antibióticos orales, considere enviar un hisopo de piel para pruebas microbiológicas.
Impétigo que recurre con frecuencia:
Envía un hisopo de piel para pruebas microbiológicas y revisa la elección del antibiótico cuando los resultados estén disponibles. Cambia el antibiótico según los resultados si los síntomas no mejoran, utilizando un antibiótico de espectro reducido si es posible.
Considere tomar un hisopo nasal y comenzar el tratamiento para la descolonización, por ejemplo, mupirocina nasal.
Considere realizar pruebas y descolonizar los contactos del hogar.
Considere recomendar el uso de un lavado antibacteriano diariamente en todo el cuerpo, por ejemplo, Dermol.
Consulte al hospital o busque asesoramiento de un especialista si:
Hay impétigo y cualquier síntoma o signo que sugiera una enfermedad o condición más grave (por ejemplo, celulitis).
Hay impétigo generalizado en personas que están inmunocomprometidas.
Existe impétigo ampolloso, particularmente en bebés (de 1 año y menores).
El impétigo está reapareciendo con frecuencia.
El paciente está sistémicamente enfermo.
Existe un alto riesgo de complicaciones.
Complicaciones del impétigo
Volver al contenidoIf the causative organism is a group A beta-haemolytic streptococcus then rare complications such as fiebre escarlatina o glomerulonefritis may occur. However, impetigo is most often caused by staphylococci.
Celulitis, lymphangitis, suppurative lymphadenitis, and síndrome de la piel escaldada estafilocócica may occur occasionally.
La mortalidad en los lactantes con síndrome de piel escaldada estafilocócica es baja, pero puede llegar hasta el 63% en adultos.9 It represents a serious clinical challenge and will usually require admission to hospital.
Pronóstico
Volver al contenidoLa condición generalmente se resuelve sin complicaciones, pero es altamente contagiosa y puede recurrir debido a la reinfección por parte de miembros de la familia que comparten toallas, etc.
Prevención del impétigo
Volver al contenidoLas medidas descritas incluyen:
Evitar el contacto con personas infectadas. Las personas afectadas deben evitar la escuela/guardería/trabajo como se mencionó anteriormente y cubrir las lesiones cuando sea posible. Deben usar sus propias toallas, paños, ropa, etc., todo lo cual debe lavarse por separado y con regularidad.
Mantener las heridas limpias.
Enseñar una buena higiene personal. Esto es importante para padres, cuidadores y profesionales de la salud. Por ejemplo: lavar las manos después del contacto con lesiones o pacientes infectados (con jabón antibacterial y agua o limpiadores antibacteriales sin agua).
Tratar enfermedades cutáneas subyacentes preexistentes, como la dermatitis atópica (por ejemplo, los antihistamínicos y los esteroides tópicos reducen el rascado y, por lo tanto, el daño y la propagación de la piel).
For patients with recurrent impetigo, asymptomatic family members and S. aureus nasal carriers, try measures to reduce colonisation of the nose and spread, such as the use of Naseptin®. Mupirocin may also be used (twice a day for five days applied to each nostril).
Para el cribado y erradicación de MRSA, consulte las directrices locales.
Lecturas adicionales y referencias
- Elliot AJ, Cross KW, Smith GE, et al; La asociación entre el impétigo, las picaduras de insectos y la temperatura del aire: un estudio retrospectivo de 5 años (1999-2003) utilizando datos de morbilidad recopilados de una base de datos de una red de práctica general centinela. Fam Pract. 2006 Oct;23(5):490-6. doi: 10.1093/fampra/cml042. Epub 2006 Jul 27.
- Bowen AC, Mahe A, Hay RJ, et al; La Epidemiología Global del Impétigo: Una Revisión Sistemática de la Prevalencia Poblacional del Impétigo y la Pioderma. PLoS One. 28 de agosto de 2015;10(8):e0136789. doi: 10.1371/journal.pone.0136789. eCollection 2015.
- Leekha S, Diekema DJ, Perencevich EN; Estacionalidad de las infecciones estafilocócicas. Clin Microbiol Infect. 2012 Oct;18(10):927-33. doi: 10.1111/j.1469-0691.2012.03955.x.
- Impetigo; NICE CKS, agosto 2022 (acceso solo en el Reino Unido)
- Gestión de infecciones comunes: guía para atención primaria; Salud Pública de Inglaterra, agosto de 2020 - última actualización junio de 2021
- Guía sobre el control de infecciones en escuelas y otros entornos de cuidado infantil; Agencia de Seguridad Sanitaria del Reino Unido (septiembre de 2017 - última actualización febrero de 2023)
- Koning S, van der Sande R, Verhagen AP, et al; Intervenciones para el impétigo. Cochrane Database Syst Rev. 2012 Ene 18;1:CD003261. doi: 10.1002/14651858.CD003261.pub3.
- Impetigo: prescripción de antimicrobianos; Guía NICE (febrero 2020)
- Handler MZ, Schwartz RA; Síndrome de la piel escaldada estafilocócica: diagnóstico y manejo en niños y adultos. J Eur Acad Dermatol Venereol. 20 de mayo de 2014. doi: 10.1111/jdv.12541.
Continúa leyendo abajo
Historial del artículo
La información en esta página está escrita y revisada por pares por clínicos calificados.
Próxima revisión: 16 de septiembre de 2027
17 Sept 2024 | Última versión

Pregunta, comparte, conecta.
Navega por discusiones, haz preguntas y comparte experiencias en cientos de temas de salud.

¿Te sientes mal?
Evalúa tus síntomas en línea de forma gratuita