Pénfigo bulloso
Revisado por pares por Dr Doug McKechnie, MRCGPÚltima actualización por Dr Philippa Vincent, MRCGPLast updated 6 Ago 2025
Cumple con las directrices editoriales
- DescargarDescargar
- Compartir
- Language
- Discusión
- Versión en audio
Profesionales Médicos
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Pénfigo bulloso article more useful, or one of our other artículos de salud.
En este artículo:
Continúa leyendo abajo
¿Qué es el penfigoide ampolloso?
El penfigoide ampolloso (PA) es la enfermedad autoinmune subepidérmica ampollosa más común, que afecta predominantemente a personas mayores (las ampollas son intraepidérmicas en el pénfigo).
Es una condición crónica, caracterizada por placas urticariales pruriginosas generalizadas y ampollas subepiteliales tensas.1
¿Cómo se desarrolla el penfigoide ampolloso? (patogénesis)
Volver al contenidoUna respuesta inmune anormal de las células T y la síntesis de autoanticuerpos IgG e IgE contra las proteínas hemidesmosómicas (BP180 y BP230) conducen a la quimiotaxis de neutrófilos y la degradación de la zona de la membrana basal.2
La patogénesis depende de la interacción entre factores predisponentes, como los genes del antígeno leucocitario humano (HLA), comorbilidades, envejecimiento y factores desencadenantes. Varios factores desencadenantes, como medicamentos, quemaduras térmicas o eléctricas, procedimientos quirúrgicos, traumatismos, irradiación ultravioleta, radioterapia, preparaciones químicas, trasplantes e infecciones, pueden inducir o exacerbar el penfigoide ampolloso.1
Existe una asociación significativa entre el penfigoide ampolloso y la psoriasis.3
Continúa leyendo abajo
¿Qué tan común es el penfigoide ampolloso? (Epidemiología)4
Volver al contenidoBP es la enfermedad autoinmune ampollosa más común.
La BP suele ocurrir en individuos mayores de 60 años, con una edad media de presentación en el Reino Unido de 80 años.
En el Reino Unido, la incidencia es de 46 por cada 100,000 personas por año entre aquellos mayores de 90 años, pero solo 1.5 por cada 100,000 entre aquellos de 50-59 años.
Se ha pensado típicamente que afecta a hombres y mujeres por igual, sin sesgo racial5 but some studies suggest that Black people have greater disease activity whilst others suggest it is more common in the Jewish population.3
Se ha reportado muy ocasionalmente en niños.5
Síntomas del penfigoide ampolloso (presentación)6
Volver al contenidoEl penfigoide ampolloso se presenta clásicamente con ampollas tensas sobre placas urticariales en el tronco y las extremidades, acompañadas de prurito intenso.2
La presentación inicial del penfigoide es muy variable, ya que las lesiones cutáneas con ampollas pueden aparecer solo en etapas avanzadas de la enfermedad.
Los síntomas y signos pueden presentarse con un inicio subagudo o agudo. Los síntomas y signos que pueden observarse en pacientes con todas las formas de penfigoide ampolloso incluyen:
Picazón, o prurito, que es frecuentemente una característica. Esto puede ocurrir semanas o meses antes de la aparición de cualquier lesión visible en la piel.
Erupción. Una erupción urticarial o eritematosa puede preceder la aparición de las ampollas.
Las ampollas o bullas, que son típicas y a menudo ocurren en los pliegues de la piel. Dependiendo de la forma de penfigoide ampolloso, estas pueden afectar un solo sitio o estar más extendidas.
Mucous membranes. Blisters appear mainly on palatal mucosa. They may be clinically insignificant but can cause problems with dysphagia.
Diferentes formas clínicas
Hay varias presentaciones clínicas distintas.
Generalizada bullosa
Esta es la forma más común:
Ampollas en las piernas por penfigoide ampolloso
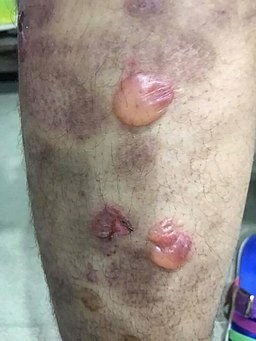
© Mohammad2018, CC BY-SA 4.0, a través de Wikimedia Commons
Las bullas tensas pueden formarse en cualquier lugar, pero comúnmente alrededor de las áreas flexurales. Pueden aparecer tanto en piel normal como en piel eritematosa.
La afectación mucosa es rara y no es clínicamente significativa cuando ocurre.
Las ampollas sanan sin dejar cicatrices.
Vesicular
Esta es una forma menos común:
Se presenta típicamente con pequeños grupos de ampollas tensas que se acumulan en áreas eritematosas de la piel (en lugar de en piel normal).
El penfigoide de las membranas mucosas incluye un grupo de enfermedades ampollosas autoinmunes caracterizadas por ampollas subepiteliales, erosiones y cicatrización de las membranas mucosas, la piel o ambas.7
Otras formas más raras incluyen la vegetativa, eritrodermia generalizada, urticarial, nodular (o nodular pemfigoide) y acral (una forma infantil asociada con la vacunación).8
Continúa leyendo abajo
Diagnóstico diferencial9
Volver al contenidoLos diagnósticos diferenciales incluirán:
Pénfigo cicatricial (esta es una condición compleja donde las lesiones cutáneas suelen ser triviales y las lesiones mucosas cicatrizan con cicatrices. Se han implicado varios autoanticuerpos diferentes).
Otras condiciones que pueden considerarse incluyen:
Otros trastornos cutáneos con ampollas, como la varicela.
Impétigo, que puede confundirse con las diversas etapas de BP.
Urticaria.
La erupción ampollosa del lupus eritematoso sistémico.
Herpes gestationis o penfigoide gestacional. Esto se presenta en el final del segundo o tercer trimestre y se resuelve al momento del parto. Es inmunológicamente idéntico al BP.
Diagnóstico del penfigoide ampolloso (investigaciones)10
Volver al contenidoEl diagnóstico se basa en las manifestaciones clínicas y se confirma con pruebas histológicas, de inmunofluorescencia y serológicas. La detección serológica de los autoanticuerpos depende en gran medida de pruebas de inmunofluorescencia indirecta (IFI) y de ensayo por inmunoabsorción ligado a enzimas (ELISA).
Estudios de inmunofluorescencia directa (DIF).11 DIF demonstrates IgG in up to 90% of patients and C3 deposition in nearly 100% of patients. DIF can differentiate BP from cicatricial pemphigoid and epidermolysis bullosa acquisita by incubating the skin biopsy sample in a salt solution before DIF.
Las mejores muestras de piel para el diagnóstico provienen de piel aparentemente normal cerca de una lesión de penfigoide ampolloso.12 Fresh specimens are best, as transport media may give false negative results.
Pruebas histológicas. Estas revelan ampollas subepidérmicas con infiltrado inflamatorio y generalmente predominio eosinofílico.
Enfermedades asociadas
Volver al contenidoSe había pensado que el penfigoide ampolloso podría estar asociado con la presencia de tumores malignos; sin embargo, estudios emparejados por edad y sexo han concluido que no existe tal asociación.
Tratamiento del penfigoide ampolloso10 13
Volver al contenidoLa efectividad de la terapia tópica con corticosteroides tópicos potentes en formas localizadas y moderadas de penfigoide ampolloso está respaldada por una revisión Cochrane.14
En formas localizadas y no severas, se pueden considerar medicamentos inmunomoduladores, no inmunosupresores, como la doxiciclina. Aunque su mecanismo de acción exacto no se comprende bien, la doxiciclina demostró ser tan efectiva como la prednisolona oral para el control a corto plazo de las ampollas y es más segura a largo plazo.
La terapia con corticosteroides sistémicos (prednisona 0.5 mg/kg/día) es el tratamiento de elección para las formas graves. Para el tratamiento de mantenimiento, las dosis pueden reducirse gradualmente dentro de los 4-6 meses desde el inicio del tratamiento.
La terapia adyuvante incluye la combinación con azatioprina, micofenolato mofetilo, tetraciclinas más nicotinamida, metotrexato y dapsona.
Los datos disponibles sugieren que el rituximab puede proporcionar beneficios clínicos para pacientes con penfigoide ampolloso refractario.
Bacterial superinfection of erosions should be treated with local antiseptics.
Se deben considerar apósitos para heridas grandes. Se recomienda la punción estéril de ampollas grandes.
Complicaciones del penfigoide ampolloso
Volver al contenidoInfecciones secundarias.
Inmunosupresión.
Efectos secundarios de los corticosteroides (hipertensión, diabetes, osteoporosis, enfermedades del corazón).
Pronóstico
Volver al contenidoEl penfigoide ampolloso es una enfermedad inflamatoria crónica que puede persistir con remisiones y exacerbaciones durante meses o años.
Por lo general, se resuelve en unos meses, pero puede permanecer hasta 5 años.5
Hay el doble de riesgo de muerte en comparación con los controles emparejados por edad.34
Los pacientes ancianos también están particularmente en riesgo debido a los efectos inmunosupresores de la terapia, lo que puede colocarlos en mayor riesgo de eventos potencialmente mortales que la propia enfermedad.
Los pacientes que toman corticosteroides e inmunosupresores están en riesgo de efectos secundarios graves, como la enfermedad de úlcera péptica, agranulocitosis y diabetes.
Se ha demostrado que los pacientes con penfigoide ampolloso tienen una alta prevalencia de comorbilidades neurológicas, incluyendo demencia, accidente cerebrovascular, enfermedad de Parkinson y esclerosis múltiple.3
Lecturas adicionales y referencias
- Moro F, Fania L, Sinagra JLM, et al; Penfigoide Ampolloso: Factores Desencadenantes y Predisponentes. Biomoléculas. 10 de octubre de 2020;10(10). pii: biom10101432. doi: 10.3390/biom10101432.
- Miyamoto D, Santi CG, Aoki V, et al; Penfigoide ampolloso. An Bras Dermatol. 2019 Mar-Abr;94(2):133-146. doi: 10.1590/abd1806-4841.20199007. Publicado en línea 2019 May 9.
- Carga de enfermedad del penfigoide ampolloso, manejo y necesidades terapéuticas no satisfechas; V P Werth et al
- Hammers CM, Stanley JR; Mecanismos de Enfermedad: Pénfigo y Penfigoide Ampolloso. Annu Rev Pathol. 23 de mayo de 2016;11:175-97. doi: 10.1146/annurev-pathol-012615-044313. Publicado en línea el 22 de febrero de 2016.
- Baigrie D, Nookala V; Bullous Pemphigoid.
- Khandpur S, Verma P; Penfigoide ampolloso. Indian J Dermatol Venereol Leprol. 2011 Jul-Aug;77(4):450-5. doi: 10.4103/0378-6323.82398.
- Murrell DF, Marinovic B, Caux F, et al; Definiciones y medidas de resultado para el penfigoide de membranas mucosas: Recomendaciones de un panel internacional de expertos. J Am Acad Dermatol. 2015 Ene;72(1):168-174. doi: 10.1016/j.jaad.2014.08.024. Publicado electrónicamente el 4 de noviembre de 2014.
- de la Fuente S, Hernandez-Martin A, de Lucas R, et al; Pénfigo bulloso postvacunación en la infancia: informe de tres nuevos casos y revisión de la literatura. Pediatr Dermatol. 2013 Nov-Dic;30(6):741-4. doi: 10.1111/pde.12231. Publicado en línea el 11 de octubre de 2013.
- Damoiseaux J; Enfermedades cutáneas ampollosas: tipos clásicos de enfermedades autoinmunes. Scientifica (Cairo). 2013;2013:457982. doi: 10.1155/2013/457982. Publicado electrónicamente el 8 de enero de 2013.
- Di Lernia V, Casanova DM, Goldust M, et al; Pénfigo Vulgar y Penfigoide Ampolloso: Actualización sobre Diagnóstico y Tratamiento. Dermatol Pract Concept. 29 de junio de 2020;10(3):e2020050. doi: 10.5826/dpc.1003a50. eCollection julio de 2020.
- Schmidt E, della Torre R, Borradori L; Características clínicas y diagnóstico práctico del penfigoide ampolloso. Dermatol Clin. 2011 Jul;29(3):427-38, viii-ix.
- Guías para el manejo del penfigoide ampolloso; Asociación Británica de Dermatólogos (2012)
- Yamagami J; Avances recientes en la comprensión y tratamiento del pénfigo y penfigoide. F1000Res. 30 de agosto de 2018;7. doi: 10.12688/f1000research.14474.1. eCollection 2018.
- Kirtschig G, Middleton P, Bennett C, et al; Intervenciones para el penfigoide ampolloso. Cochrane Database Syst Rev. 2010 Oct 6;(10):CD002292.
Continúa leyendo abajo
Historial del artículo
La información en esta página está escrita y revisada por pares por clínicos calificados.
Próxima revisión: 5 de agosto de 2028
6 Ago 2025 | Última versión

Pregunta, comparte, conecta.
Navega por discusiones, haz preguntas y comparte experiencias en cientos de temas de salud.

¿Te sientes mal?
Evalúa tus síntomas en línea de forma gratuita