Sarna
Revisado por pares por Dr Philippa Vincent, MRCGPÚltima actualización por Dra. Toni Hazell, MRCGPLast updated 18 Feb 2025
Cumple con las directrices editoriales
- DescargarDescargar
- Compartir
- Language
- Discusión
- Versión en audio
Profesionales Médicos
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Sarna article more useful, or one of our other artículos de salud.
En este artículo:
Continúa leyendo abajo
What is scabies?
Scabies is an itchy rash caused by the parasitic mite Sarcoptes scabiei. Scabies has caused pruritic infestation in humans for over 2,500 years, at least back to the Roman period. The Romans used 'scabies' to describe any itchy skin disease. The word scabies is derived from the Latin word 'scabere', meaning 'to scratch'. The mite was identified in the 17th century, and described by an Italian physician, Giovanni Cosimo Bonomo, making it one of the first diseases to have a known cause.1
It is often difficult to diagnose due to the spectrum of associated signs and symptoms and its clinical mimicry of other conditions.
Globally it is an enormous public health problem, causing significant morbidity and mortality in developing countries, and a feeling that it has been neglected prompted the formation of the International Alliance for the Control of Scabies (IACS).2 There are also concerns about increasing resistance to drugs currently available.
Causes of scabies (aetiology)3
Volver al contenidoThe female scabies mite is about 0.4 mm long, and the male is about half this size. After mating on the skin surface, the male dies and the female mite tunnels into the epidermis, and deposits eggs along the burrow. Development from egg to adult takes about 10-15 days. Adult mites then return to the skin surface to multiply. Mites die after 4-6 weeks.
An average host harbours 10-12 mites, but this may be greatly increased in immunocompromised patients. Female mites can move at up to 2.5 cm per minute but they do not jump or fly. It usually requires skin contact of 10-15 minutes for mites to be passed from one host to another. Classical scabies is usually transmitted only via direct skin contact. Crusted scabies (a more severe variety, see below) can also be transmitted via bedding, towels, clothes and furniture.
There is a period of asymptomatic infection. Pruritus develops as an allergic reaction to infection, around 4-6 weeks after infestation. Infection can be transmitted to others during the asymptomatic phase. Therefore a high index of clinical suspicion for scabies is needed.4
Continúa leyendo abajo
Factores de riesgo2
Volver al contenidoHacinamiento.
Poverty, poor nutritional status.
Homelessness.
Mala higiene.
Institutions. Residential care homes in the UK, refugee camps in some parts of the world.
Demencia.
Sexual contact.
Children, especially in developing countries.
Immune suppression (for example, HIV infection). Like the elderly, immunocompromised individuals are at particular risk of the crusted variant. They tend to present with clinically atypical lesions and are often misdiagnosed, causing a delay in appropriate treatment and increased risk of a local epidemic.
How common is scabies? (Epidemiology) 56
Volver al contenidoScabies is one of the most common skin diseases worldwide, affecting more than 400 million people yearly. Scabies affects young children in particular, and has the greatest impact in poor overcrowded living conditions.7
Scabies is most common among children and young adults and there is no consistency of it being more common in males or females, with this varying by geography. 8
In the UK, outbreaks may occur in residential or nursing homes, hospitals, prisons and occasionally in schools. Delayed diagnosis significantly contributes to outbreaks. In other parts of the world, those in overcrowded situations such as refugee camps are particularly at risk. Prevalence is strongly associated with overcrowding and poverty.9
Continúa leyendo abajo
Symptoms of scabies (presentation) 51011
Volver al contenidoScabies can be difficult to diagnose as examination findings can be subtle. Important clues include severe pruritus that is worse at night, close contacts who have similar symptoms, and a history of exposure. Examination findings include white lines, indicative of the mite burrowing, which classically occur in the interdigital web spaces, the areolae of female breasts, or the male genitalia, but may be found on other body. sites.
In primary infestation, signs and symptoms only develop after 3-6 weeks. Infected contacts may be asymptomatic for up to a month which is why empirical treatment of all significant contacts is suggested. Symptoms reappear within 1-3 days if the person is re-infested; this quicker onset is due to prior sensitisation.
The most common presenting symptom is widespread itching. This is usually worse at night and when the person is warm. A history of several family members all suffering with itch is strongly suggestive of scabies. Scratching predisposes to secondary bacterial infection.
On examination the skin changes vary. Lesions may be papules, vesicles, pustules, and nodules. Erythematous papular or vesicular lesions are usually seen in the sites of the burrows. The more widespread, symmetrical, itchy, papular eruption is not in the areas of burrows or obvious mite activity. This is most commonly seen around the axillae, the peri-areolar region of the breasts in women, and the abdomen, buttocks and thighs. Excoriation marks are common and may be more marked than the underlying rash.
Scabies on hand and fingers

© Gzzz (Own work), CC BY-SA 4.0, via Wikimedia Commons
Burrows may be visible as fine, wavy, greyish, dark or silvery lines, 2-15 mm long, sometimes with a minute speck (the mite) at the closed end. They are most often seen in the interdigital web spaces of the hands, flexor surfaces of the wrists and elbows, axillae, ankles, feet, buttock areas, male genitalia and peri-areolar area in women.
Scabies on the arm
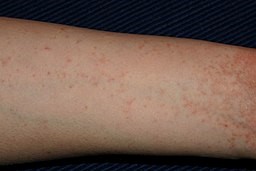
© Steschke (Own work), CC BY-SA 3.0, via Wikimedia Commons
Some authorities describe the 'wake' sign: scabies burrows are followed by a pattern of scale similar to the 'wake' left on the surface of water by a moving bird or a boat. The 'wake' sign is specific for scabies, can be seen with the naked eye and points towards the location of the mite.
Nodules may develop. These occur particularly at the elbows, anterior axillary folds, penis and scrotum. They are firm, dull red or brown, and may be very itchy. They may persist for weeks or months after treatment and do not necessarily indicate active infestation, but rather the result of a chronic allergic reaction to the mite. Inflammatory papules and nodules on the male genitalia, sometimes with visible burrows, are diagnostic of scabies.
Thick skin is relatively resistant, so sparing is seen of the soles of the feet and upper back region in adults. Young children, the elderly and immunocompromised may also have palm and sole involvement, as well as lesions on the face, neck, ear and scalp.
Even a single burrow is pathognomonic but burrows are often obliterated by bathing, scratching, crusts, or superinfection.
Papules are small and erythematous. They can be sparse, or numerous and close-set. Over time papules can change into vesicles and bullae.
Papules and vesicles frequently develop into excoriations, eczema exacerbations, secondary infections and crusts.
Crusted ('Norwegian') scabies10
Volver al contenidoCrusted scabies is a hyper-infestation with thousands of mites present in exfoliating scales, due to the host's insufficient immune response. Those at risk include:
Those with immunosuppression (for example, uncontrolled HIV infection, leukaemia or lymphoma).
Elderly patients, particularly those who are physically incapacitated.
Those with decreased peripheral sensation.
Around 40% with crusted scabies have none of these predisposing factors.
Hyperkeratotic crusted lesions typically affect the hands, feet, nails, scalp and ears, but all areas of skin, including the scalp and trunk, may be involved.
Crusted scabies is a hyperkeratotic skin disease resembling psoriasis.
It may present with generalised lymphadenopathy and be associated with eosinophilia.
Sepsis is a frequent complication as fissures provide an entry point for bacteria.
This form of scabies is very contagious and is far more difficult to eradicate than classical scabies.
Diagnóstico diferencial 5
Volver al contenidoMisdiagnosis is common and other skin disorders, particularly those causing itching, should be considered, including:
Diagnosing scabies (investigations) 511
Volver al contenidoThe diagnosis is largely clinical. Dermatoscopy may help in identification of burrows or even occasionally mites.12
The ink burrow test can be helpful in confirming burrows. Ink is rubbed over a burrow (for example, with the surface of a fountain pen nib) then wiped off with an alcohol swab. Ink will track into a burrow, outlining it.
The diagnosis can be confirmed by taking a skin scraping from an affected area, placing the material on a glass slide with a drop of 10% potassium hydroxide and seeing an adult mite, egg or eggshell under light microscopy.
Whilst the sensitivity of skin scrapings is low, it is very specific and a mite or eggs seen under the microscope will remove any doubt.
All members of the household, close contacts and sexual contacts should be treated simultaneously with the index patient. It is important that all contacts apply treatment on the same day to reduce the risk of re-infestation from an untreated contact. Patients should be advised to avoid close body contact until they and their partner(s) have completed treatment.
The primary method of treatment for scabies is by topical application of a parasiticidal preparation overnight to the whole body from head to toe. This should be repeated a week later.
Apply treatment to the whole body, including the scalp, neck, face, and ears, and especially between the fingers and toes and under the nails. Treatment should not be applied after a hot bath (as this increases systemic absorption and removes the drug from its treatment site). If the hands are washed, the liquid or cream must be reapplied.
First-line: permethrin 5% dermal cream has been the most widely studied. It has been shown to be more effective than topical crotamiton and oral ivermectin. Patients with crusted 'Norwegian' scabies may require two or three applications on consecutive days to ensure that enough penetrates the hyperkeratotic areas to kill all the mites.
Second-line: malathion 0.5% aqueous liquid.
Crotamiton 10% cream or lotion is less effective than permethrin and is not recommended due to its poor efficacy. It may help to relieve the itch caused by scabies.
Oral ivermectin is used for resistant scabies and crusted scabies; a second dose should not be given within two weeks of the first dose unless there are new scabies specific lesions or positive parasitological examination.
NB:
Seek specialist advice for children under 2 months old - scabies is rare in this age group and permethrin is not licensed for this age.
Breastfeeding or pregnant women with scabies can be treated with permethrin 5% dermal cream (or malathion if permethrin is contra-indicated), although neither is specifically licensed for such; there is, however, no indication that either product is harmful to the fetus or child. Breastfeeding mothers should remove the liquid or cream from the nipples before breastfeeding, and reapply treatment afterwards.
Clothes, towels and bed linen should be machine-washed (at 50°C or above) to prevent re-infestation and transmission. Items that cannot be washed can be kept in plastic bags for at least 72 hours to contain the mites until they die. The scabies mite is unlikely to survive 72 hours away from human skin.
Outbreaks of scabies in a residential or nursing home should be referred to Public Health. All residents, staff and their families are treated simultaneously on an agreed treatment date; treatment of asymptomatic contacts is the remit of public health and GPs should not be asked to do this unless they have agreed in advance to a resourced enhanced service.
The risk of transmission of scabies is low in schools; no exclusion is needed, but children should be advised to avoid close physical contact with others until 24 hours after the first dose of treatment. If the child is too young to adhere to this, 24 hours of exclusion is indicated.16
Treatment of itch:
Antihistamines are of little help in treating pruritus. A sedative oral antihistamine at night may help with sleeping and so reduce scratching.
Crotamiton cream or lotion has soothing qualities and may help to relieve the itch caused by scabies.
Low-dose steroid creams or simple emollients and moisturisers stored in the fridge may also ease discomfort. Steroid creams should only be used when the scabies mites have definitely been eradicated.
Suspect treatment failure where:
Itching persists >2-4 weeks after the first application of an insecticide.
Treatment was not applied as instructed or unco-ordinated between close contacts.
New burrows appear.
If incorrectly applied treatment has failed, repeat, ensuring all are clear as to instructions. Where correctly applied treatment has been ineffective, give a course of a different parasiticidal preparation. This reduces the development of resistance to the medication.Secondary bacterial infections should be treated with antibiotics if significant.
The British Association for Sexual Health and HIV (BASHH) guidelines, developed for use in GUM clinics, suggest that those with scabies should be offered full STI screening, as there is anecdotal evidence that rates of other infections are similar to other attendees.
Complications of scabies5
Volver al contenidoScabies can cause flaring or reactivation of eczema or psoriasis.
Secondary bacterial infection. This is a cause of much morbidity and mortality, especially in the developing world.17 Particularly involved are Staphylococcus aureus o Streptococcus pyogenes. Cellulitis, impetigo and abscesses may be the result, and bacterial skin infection can further predispose to invasive infection and sepsis. S. pyogenes infection secondary to scabies is a risk factor for acute post-streptococcal glomerulonephritis and possibly acute rheumatic fever. Crusted scabies has a high mortality rate due to secondary sepsis in the immunosuppressed.
Scabies nodules may require intranodular corticosteroid injection for complete resolution.
Those whose immunity is highly sensitive can present with extensive dermatitis or even erythroderma.
Scabies has social stigma and may cause psychological harm with persistent delusions of parasitosis, shame or guilt.
Pronóstico5
Volver al contenidoScabies persists indefinitely unless treated. Treatment, if applied correctly, has a high chance of cure. In endemic areas, re-infestation is likely.
Itching can persist for up to two weeks after treatment: warn patients that this does not mean treatment has failed. However, if itching is becoming more intense and persisting for more than six weeks, this is suggestive of treatment failure.
Crusted scabies in those with HIV may be very difficult to eliminate and requires a longer treatment regimen.
Lecturas adicionales y referencias
- Scabies, DermIS (Dermatology Information System)
- Sarna; DermNet NZ
- Khalil S, Abbas O, Kibbi AG, et al; Scabies in the age of increasing drug resistance. PLoS Negl Trop Dis. 2017 Nov 30;11(11):e0005920. doi: 10.1371/journal.pntd.0005920. eCollection 2017 Nov.
- Ramos-e-Silva M; Giovan Cosimo Bonomo (1663-1696): discoverer of the etiology of scabies. Int J Dermatol. 1998 Aug;37(8):625-30. doi: 10.1046/j.1365-4362.1998.00400_1.x.
- Engelman D, Kiang K, Chosidow O, et al; Toward the global control of human scabies: introducing the International Alliance for the Control of Scabies. PLoS Negl Trop Dis. 2013 Aug 8;7(8):e2167. doi: 10.1371/journal.pntd.0002167. eCollection 2013.
- Gunning K, Pippitt K, Kiraly B, et al; Pediculosis and scabies: treatment update. Am Fam Physician. 2012 Sep 15;86(6):535-41.
- FitzGerald D, Grainger RJ, Reid A; Interventions for preventing the spread of infestation in close contacts of people with scabies. Cochrane Database Syst Rev. 2014 Feb 24;2:CD009943. doi: 10.1002/14651858.CD009943.pub2.
- Sarna; NICE CKS, mayo 2024 (acceso solo en el Reino Unido)
- Sarna; Organización Mundial de la Salud
- Bernigaud C, Fischer K, Chosidow O; The Management of Scabies in the 21st Century: Past, Advances and Potentials. Acta Derm Venereol. 2020 Apr 20;100(9):adv00112. doi: 10.2340/00015555-3468.
- Azdajic MD, Beslic I, Gasic A, et al; Increased Scabies Incidence at the Beginning of the 21st Century: What Do Reports from Europe and the World Show? Life (Basel). 2022 Oct 13;12(10):1598. doi: 10.3390/life12101598.
- Hewitt KA, Nalabanda A, Cassell JA; Scabies outbreaks in residential care homes: factors associated with late recognition, burden and impact. A mixed methods study in England. Epidemiol Infect. 2014 Sep 8:1-10.
- Management of scabies; British Association for Sexual Health and HIV (2016)
- Engelman D, Yoshizumi J, Hay RJ, et al; The 2020 International Alliance for the Control of Scabies Consensus Criteria for the Diagnosis of Scabies. Br J Dermatol. 2020 Nov;183(5):808-820. doi: 10.1111/bjd.18943. Epub 2020 Mar 29.
- Nie YL, Yi H, Xie XY, et al; Dermoscopic features of children scabies. Front Med (Lausanne). 2023 Feb 21;10:1097999. doi: 10.3389/fmed.2023.1097999. eCollection 2023.
- Formulario Nacional Británico (BNF); Servicios de Evidencia NICE (acceso solo en el Reino Unido)
- Gunning K, Kiraly B, Pippitt K; Lice and Scabies: Treatment Update. Am Fam Physician. 2019 May 15;99(10):635-642.
- Strong M, Johnstone PW; Interventions for treating scabies. Cochrane Database Syst Rev. 2007 Jul 18;(3):CD000320.
- Managing Specific Infectious Diseases - Diarrhoea and vomiting: what you need to do; GOV.UK
- Chandler DJ, Fuller LC; A Review of Scabies: An Infestation More than Skin Deep. Dermatology. 2019;235(2):79-90. doi: 10.1159/000495290. Epub 2018 Dec 13.
Continúa leyendo abajo
Historial del artículo
La información en esta página está escrita y revisada por pares por clínicos calificados.
18 Feb 2025 | Última versión

Pregunta, comparte, conecta.
Navega por discusiones, haz preguntas y comparte experiencias en cientos de temas de salud.

¿Te sientes mal?
Evalúa tus síntomas en línea de forma gratuita