Síndrome de Stevens-Johnson
Revisado por pares por Dr Laurence KnottÚltima actualización por Dr Colin Tidy, MRCGPLast updated 17 Mar 2022
Cumple con las directrices editoriales
- DescargarDescargar
- Compartir
- Language
- Discusión
- Versión en audio
Profesionales Médicos
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Alergia a medicamentos article more useful, or one of our other artículos de salud.
En este artículo:
Continúa leyendo abajo
¿Qué es el síndrome de Stevens-Johnson?1
El síndrome de Stevens-Johnson (SJS) es un trastorno de hipersensibilidad mediado por complejos inmunes. El síndrome de Stevens-Johnson varía desde lesiones leves en la piel y las membranas mucosas hasta una enfermedad sistémica grave, a veces fatal, la necrólisis epidérmica tóxica (NET). El síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica se caracterizan por el desprendimiento de la epidermis y las membranas mucosas. Son causados principalmente, pero no siempre, por medicamentos.
El SJS y el TEN se consideran parte del mismo espectro de enfermedades con diferentes grados de severidad. Se clasifican según el porcentaje de área de desprendimiento de la piel. El SJS y el TEN también pueden causar complicaciones en el hígado, los riñones y el tracto respiratorio.
Eritema multiforme (EM) was previously considered to be a milder form of SJS without mucosal involvement; however, the clinical classification defined by Bastuji-Garin in 1993 separates EM as a clinically and aetiologically distinct disorder and has now been accepted by consensus.
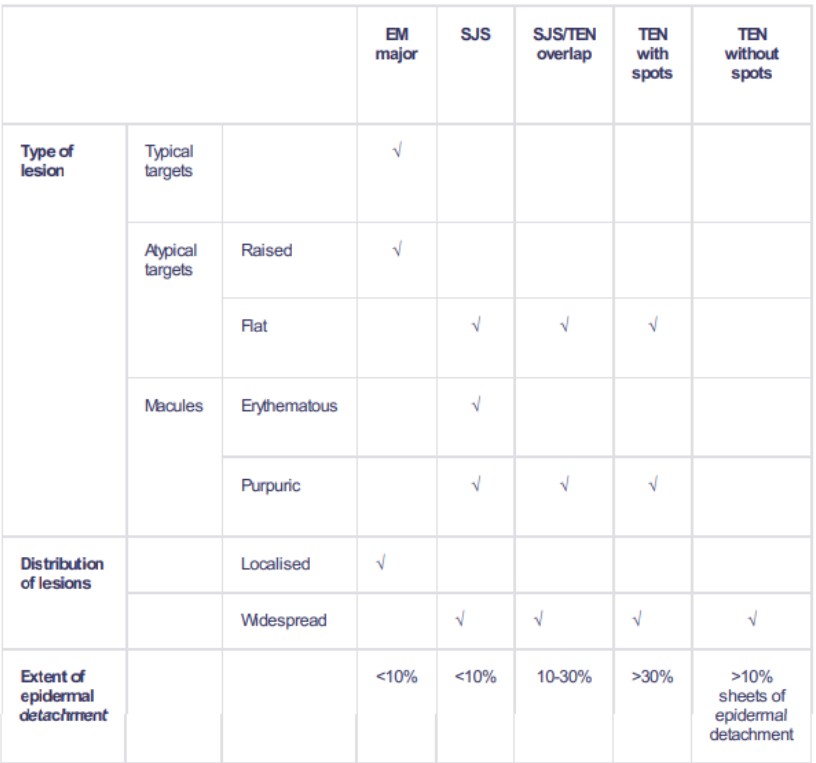
Clasificación
Volver al contenidoLa clasificación se basa en el porcentaje de superficie corporal desprendida2 3 .
Clasificación SJS
Continúa leyendo abajo
Epidemiología
Volver al contenidoSe estima que la incidencia del síndrome de Stevens-Johnson es de 1-2 casos por millón de habitantes al año.2
El síndrome de Stevens-Johnson es mucho más común en individuos con VIH. (Se estima 1-2/1,000 en Canadá4 .)
El síndrome de Stevens-Johnson es más común en mujeres que en hombres.
La mayoría de los pacientes tienen entre 10 y 30 años, pero se han reportado casos en niños más pequeños, quienes tienen un mayor riesgo de mortalidad5 .
Factores de riesgo6
La rareza del síndrome de Stevens-Johnson ha dificultado la determinación clara de factores de riesgo específicos entre poblaciones heterogéneas; sin embargo, se ha encontrado que la presencia de ciertos alelos HLA está asociada con SJS/TEN en grupos particulares, por ejemplo:
Se ha encontrado que HLA B1502 y HLA B1508 entre los chinos Han están asociados con SJS/TEN en reacción a carbamazepina y alopurinol, respectivamente.
El abacavir HLAb 5701 está asociado con SJS/TEN entre las personas que viven con VIH.
La detección de estos genes entre poblaciones específicas, antes de comenzar con los medicamentos, puede ayudar a prevenir la aparición de la enfermedad entre estos grupos.
Causas del síndrome de Stevens-Johnson (etiología)7
Volver al contenidoAproximadamente el 75% de los casos de SJS/TEN son causados por medicamentos y el 25% por infecciones y otras causas.
Medicamentos más comúnmente asociados con SJS y TEN
Alopurinol
Carbamazepina
Sulfonamidas:
Trimetoprima-sulfametoxazol.
Sulfadiazina.
Sulfasalazina.
Agentes antivirales:
Nevirapina.
Abacavir.
Anticonvulsivos:
Fenobarbital.
Fenitoína.
Ácido valproico.
Lamotrigina.
Otros:
Agentes antifúngicos imidazólicos.
Medicamentos antiinflamatorios no esteroideos (tipo oxicam como el meloxicam).
Salicilatos.
Sertralina.
Bupropión (raramente).
Infección
Viral: incluye el virus del herpes simple, el virus de Epstein-Barr, enterovirus, VIH, Coxsackievirus, influenza, hepatitis, paperas, linfogranuloma venéreo, rickettsia y viruela.
Bacterial: includes Group A beta-haemolytic streptococcus, diphtheria, brucellosis, mycobacteria, Mycoplasma pneumoniae, tularemia y fiebre tifoidea.
Fúngico: incluye coccidioidomicosis, dermatofitosis e histoplasmosis.
Protozoarios: malaria y tricomoniasis.
Inmunización
Asociado con la inmunización - por ejemplo, sarampión, hepatitis B.
Continúa leyendo abajo
Presentación del síndrome de Stevens-Johnson8 9 10
Volver al contenidoVea las imágenes disponibles en la sección 'Lecturas adicionales', a continuación.
Síntomas del síndrome de Stevens-Johnson
Los síntomas del síndrome de Stevens-Johnson a menudo comienzan con una infección inespecífica del tracto respiratorio superior, que puede estar asociada con fiebre, dolor de garganta, escalofríos, dolor de cabeza, artralgia, vómitos y diarrea, y malestar general.
Las lesiones mucocutáneas se desarrollan repentinamente y los grupos de brotes duran de 2 a 4 semanas. Las lesiones generalmente no son pruriginosas.
Boca: ulceración oromucosa severa.
La afectación respiratoria puede causar una tos productiva de un esputo espeso y purulento.
Los pacientes con afectación genitourinaria pueden quejarse de disuria o de una incapacidad para orinar.
Síntomas oculares: ojo rojo doloroso, conjuntivitis purulenta, fotofobia, blefaritis.
Signos
Examen general: fiebre, taquicardia, hipotensión; alteración del nivel de conciencia, convulsiones, coma.
Piel:
Las lesiones pueden ocurrir en cualquier parte, pero afectan más comúnmente las palmas, las plantas, el dorso de las manos y las superficies extensoras. La erupción puede estar confinada a cualquier área del cuerpo, más a menudo el tronco.
La erupción puede comenzar como máculas que se desarrollan en pápulas, vesículas, ampollas, placas urticariales o eritema confluente.
El centro de las lesiones puede ser vesicular, purpúrico o necrótico.
La lesión típica tiene la apariencia de un objetivo, lo cual se considera patognomónico.
Las lesiones pueden volverse ampollosas y luego romperse. La piel se vuelve susceptible a infecciones secundarias.
Las lesiones urticariales generalmente no son pruriginosas.
El signo de Nikolsky es positivo (la presión mecánica sobre la piel conduce a la formación de ampollas en minutos u horas).
Involucramiento mucoso: eritema, edema, descamación, formación de ampollas, ulceración y necrolisis.
Ojo: conjuntivitis, ulceraciones corneales.
Genital: vulvovaginitis erosiva o balanitis.
Diagnóstico diferencial del síndrome de Stevens-Johnson7
Volver al contenidoPustulosis exantemática aguda generalizada.
Reacciones fototóxicas bullosas.
Quemaduras químicas o térmicas.
Erupciones maculopapulares por medicamentos.
Acantólisis del pénfigo paraneoplásico.
Investigaciones
Volver al contenidoLos electrolitos séricos, la glucosa y el bicarbonato son esenciales para evaluar la gravedad clínica y el nivel de deshidratación8 .
El diagnóstico del síndrome de Stevens-Johnson se basa en la clasificación clínica, como se muestra en la tabla anterior, y en la histopatología.
Biopsia de piel: demuestra que las ampollas son subepidérmicas. Puede observarse necrolisis de células epidérmicas y las áreas perivasculares están infiltradas con linfocitos.
Tratamiento y manejo del síndrome de Stevens-Johnson3 7 11 12
Volver al contenidoEl manejo multidisciplinario de los ojos y las membranas mucosas (ginecológicas, bucales, tracto gastrointestinal) ayuda a mejorar los resultados y reducir las secuelas adversas.
Fase aguda:
identificar y eliminar el fármaco causante o la causa subyacente.
Uso del ALDEN (Algorithm for assessment of Drug-induced Epidermal Necrolisis) puede ser útil10 .
Se debe realizar una evaluación rápida del pronóstico utilizando el SCORTEN (Score for Toxic Epidermal Nsistema de necrolisis). SCORTEN es una puntuación de gravedad de la enfermedad que se ha desarrollado para predecir la tasa de mortalidad en SJS y TEN. Se otorga un punto por cada uno de los siete criterios presentes en el momento de la admisión. Los siete criterios son:
Edad >40.
Presencia de malignidad.
Frecuencia cardíaca >120 latidos por minuto.
Porcentaje inicial de desprendimiento epidérmico >10%.
Bicarbonato sérico <20 mmol/L.
Urea en suero >10 mmol/L.
Glucosa en suero >14 mmol/L.
Los pacientes con una puntuación SCORTEN de >3 deben ser manejados en cuidados intensivos.
Apoyo:
Atención a la estabilidad de la vía aérea y hemodinámica.
La pérdida severa de líquidos puede requerir la reposición de líquidos por vía intravenosa y la corrección de electrolitos.
Control del dolor.
Las lesiones cutáneas se tratan de la misma manera que las quemaduras.
Boca: los enjuagues bucales; los anestésicos tópicos son útiles para reducir el dolor y permitir que el paciente ingiera líquidos.
Cuidado ocular: evaluación oftalmológica frecuente y uso frecuente de gotas para los ojos, incluyendo antibióticos y esteroides cuando sea necesario.
Tratar infecciones secundarias.
Inmunomodulación:
El uso de corticosteroides es controvertido debido a la necesidad de equilibrar la supresión de la respuesta inmune aberrante con la mala cicatrización y el aumento del riesgo de infección. Se ha logrado algún progreso con el uso de corticosteroides sistémicos pulsados.
Algunos han abogado por la ciclosporina, ciclofosfamida, anticuerpos monoclonales anti-TNFalpha, plasmaféresis, hemodiálisis y terapia con inmunoglobulina en la fase aguda; sin embargo, ninguno se considera estándar en este momento.
Algunos informes han encontrado que la administración temprana de inmunoglobulina intravenosa en dosis altas está asociada con un aumento de la mortalidad en SJS y TEN; por lo tanto, ya no se recomienda.
Complicaciones del síndrome de Stevens-Johnson2 10
Volver al contenidoDeshidratación y malnutrición aguda.
Choque y fallo multiorgánico.
Tromboembolismo y coagulación intravascular diseminada.
Ulceración gastrointestinal, necrolisis, estenosis y perforación.
Piel: infección secundaria y cicatrización.
La formación de pseudomembranas mucosas puede llevar a cicatrización mucosa y pérdida de función del sistema de órganos involucrado.
Pulmón: el desprendimiento de la mucosa en el árbol traqueobronquial puede llevar a una insuficiencia respiratoria.
Complicaciones oculares: incluyen ulceración corneal y uveítis anterior. La discapacidad visual puede desarrollarse como consecuencia de queratitis severa o panoftalmitis en el 3-10% de los pacientes.
Se han reportado estenosis vaginal y cicatrización del pene.
Las complicaciones renales son poco comunes, pero pueden ocurrir necrolisis tubular renal y lesión renal aguda.
Pronóstico y secuelas del síndrome de Stevens-Johnson3 8
Volver al contenidoMuchos pacientes que sobreviven al SJS y más del 50% que sobreviven al TEN experimentan secuelas a largo plazo que afectan la piel, las membranas mucosas o los ojos. Estas incluyen:
Piel: hiperhidrosis, xerodermia, pérdida de cabello reversible, sensibilidad al calor y al frío, cicatrización y pigmentación irregular.
Distrofia ungueal.
Membranas mucosas: estenosis vaginal, uretral y anal. Erosiones mucosas persistentes.
Ocular: xeroftalmia, fotofobia, simbléfaron, sinequias, entropión, disfunción de las glándulas de Meibomio y deterioro de la visión.
La tasa de mortalidad general es de hasta el 10% para SJS y al menos el 30% para TEN. Sin embargo, la tasa de mortalidad se correlaciona con la puntuación SCORTEN y es superior al 90% para personas con una puntuación SCORTEN de 5 o más2 . The high mortality rate results primarily from the development of complications in the form of systemic infections and multiple organ failure13 .
Prevención del síndrome de Stevens-Johnson
Volver al contenidoEvitación futura de cualquier causa subyacente posible o confirmada6 .
Detección de alelos HLA específicos en grupos particulares.
Lecturas adicionales y referencias
- Síndrome de Stevens-Johnson/Necrolisis Epidérmica Tóxica; DermNet NZ
- Síndrome de Stevens-Johnson; DermIS (Sistema de Información de Dermatología)
- Hasegawa A, Abe R; Avances recientes en el manejo y comprensión del síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica. F1000Res. 16 de junio de 2020;9. doi: 10.12688/f1000research.24748.1. eCollection 2020.
- Síndrome de Stevens-Johnson y Necrolisis Epidérmica Tóxica; DermNet NZ
- Schneider JA, Cohen PR; Síndrome de Stevens-Johnson y Necrólisis Epidérmica Tóxica: Una Revisión Concisa con un Resumen Integral de Intervenciones Terapéuticas Enfatizando Medidas de Apoyo. Adv Ther. 2017 Jun;34(6):1235-1244. doi: 10.1007/s12325-017-0530-y. Epub 2017 Apr 24.
- Mittmann N, Knowles SR, Koo M, et al; Incidencia de necrolisis epidérmica tóxica y síndrome de Stevens-Johnson en una cohorte de VIH: un estudio de serie de casos observacional y retrospectivo. Am J Clin Dermatol. 1 de febrero de 2012;13(1):49-54. doi: 10.2165/11593240-000000000-00000.
- Liotti L, Caimmi S, Bottau P, et al; Características clínicas, resultados y tratamiento en niños con síndrome de Stevens-Johnson inducido por medicamentos y necrólisis epidérmica tóxica. Acta Biomed. 29 de enero de 2019;90(3-S):52-60. doi: 10.23750/abm.v90i3-S.8165.
- Phillips EJ, Chung WH, Mockenhaupt M, et al; Hipersensibilidad a medicamentos: farmacogenética y síndromes clínicos. J Allergy Clin Immunol. 2011 Mar;127(3 Suppl):S60-6.
- Frantz R, Huang S, Are A, et al; Síndrome de Stevens-Johnson y Necrólisis Epidérmica Tóxica: Una Revisión del Diagnóstico y Manejo. Medicina (Kaunas). 2021 Ago 28;57(9). pii: medicina57090895. doi: 10.3390/medicina57090895.
- Harr T, French LE; Síndrome de Stevens-Johnson y necrólisis epidérmica tóxica. Chem Immunol Allergy. 2012;97:149-66. Publicado electrónicamente el 3 de mayo de 2012.
- Guerry MJ, Lemyze M; Insuficiencia cutánea aguda. BMJ. 2012 Ago 6;345:e5028. doi: 10.1136/bmj.e5028.
- Shanbhag SS, Chodosh J, Fathy C, et al; Atención multidisciplinaria en el síndrome de Stevens-Johnson. Ther Adv Chronic Dis. 28 de abril de 2020;11:2040622319894469. doi: 10.1177/2040622319894469. eCollection 2020.
- Zimmermann S, Sekula P, Venhoff M, et al; Terapias Inmunomoduladoras Sistémicas para el Síndrome de Stevens-Johnson y la Necrolisis Epidérmica Tóxica: Una Revisión Sistemática y Metaanálisis. JAMA Dermatol. 1 de junio de 2017;153(6):514-522. doi: 10.1001/jamadermatol.2016.5668.
- Charlton OA, Harris V, Phan K, et al; Necrolisis Epidérmica Tóxica y Síndrome de Steven-Johnson: Una Revisión Exhaustiva. Adv Wound Care (New Rochelle). 2020 Jul;9(7):426-439. doi: 10.1089/wound.2019.0977. Epub 2020 Ene 9.
- Hinc-Kasprzyk J et al; Necrolisis epidérmica tóxica. Anestesiología y Terapia Intensiva. 2015, 47(3):257-62.
Continúa leyendo abajo
Historial del artículo
La información en esta página está escrita y revisada por pares por clínicos calificados.
Próxima revisión: 16 Mar 2027
17 Mar 2022 | Última versión

Pregunta, comparte, conecta.
Navega por discusiones, haz preguntas y comparte experiencias en cientos de temas de salud.

¿Te sientes mal?
Evalúa tus síntomas en línea de forma gratuita