Gastroparesia
Revisado por pares por Dra. Toni Hazell, MRCGPÚltima actualización por Dr Philippa Vincent, MRCGPLast updated 12 de enero de 2025
Cumple con las directrices editoriales
- DescargarDescargar
- Compartir
- Language
- Discusión
- Versión en audio
La gastroparesis ahora se conoce más comúnmente como vaciamiento gástrico retardado. Es una condición crónica en la que los alimentos pasan por el estómago y llegan al intestino más lentamente de lo habitual. Los nervios que normalmente activan los músculos del estómago para mover los alimentos fuera del estómago y hacia el intestino no funcionan tan eficazmente como de costumbre. Esto no es causado por una obstrucción o anomalía estructural, sino por una falla de los mecanismos normales.
En este artículo:
Video picks for Otras condiciones digestivas
Continúa leyendo abajo
¿Qué es la gastroparesia?
Gastroparesis, o vaciamiento gástrico retardado, es una condición en la que el movimiento de los alimentos sólidos desde el estómago hacia el intestino delgado es más lento de lo normal. Esto se debe a un trastorno mecánico en el que los músculos que normalmente empujan los alimentos mediante la peristalsis no funcionan de manera efectiva. Se piensa que esto se debe a que los nervios que los suministran no funcionan normalmente.
Peristalsis
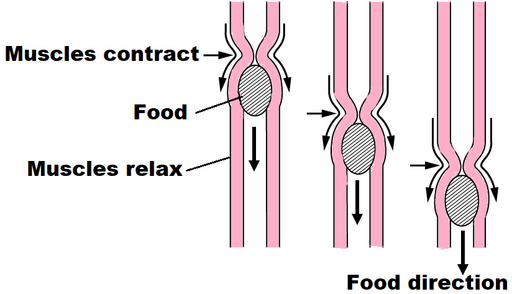
© OpenStax College, CC BY-SA 3..0, a través de Wikimedia Commons
No está claro qué tan común es la gastroparesis. Estudios recientes sugieren que aproximadamente 13 de cada 100,000 personas pueden verse afectadas.
La gastroparesia puede afectar a personas de todas las edades, pero es más común en los grupos de mayor edad y también en las mujeres.
Síntomas de la gastroparesia
Volver al contenidoLos síntomas de la gastroparesia varían de leves a severos y a menudo van y vienen. Muchas personas con gastroparesia leve no son conscientes de ningún síntoma.
Por lo general, varios síntomas aparecen juntos en lugar de solo uno. Los síntomas de la gastroparesia pueden incluir:
Sentirse satisfecho antes de lo habitual durante una comida (saciedad temprana) y no poder terminar la comida.
Sentirse mal (náuseas). Vómitos undigested food eaten a few hours earlier.
Eructos.
Acidez. Esto puede ocurrir debido a que el estómago vacía lentamente.
Gastroparesis symptoms are sometimes very similar to other conditions such as indigestión (dispepsia), intolerancia alimentaria, reflujo de ácido estomacal, síndrome de vómito cíclico, pancreatitis crónica, and other causas de náuseas y vómitos.
Continúa leyendo abajo
Causas de la gastroparesia
Volver al contenidoGastroparesia idiopática. For many people with gastroparesis, there's no obvious cause. This is called idiopathic gastroparesis - this appears to be the most common cause in the UK. However, smoking and chronic alcohol use are commonly associated with idiopathic gastroparesis. Cannabis has also been shown to delay gastric emptying.
Gastroparesis diabética. The most common cause is diabetes, especially poorly controlled diabetes. Over time, diabetes can cause damage to the stomach nerves. This is called diabetic gastroparesis. About 57 in 100 cases in the United States are due to diabetes although this number is lower in the UK. Gastroparesis can occur in diabetes tipo 1 o diabetes tipo 2.
La gastroparesia también puede ocurrir:
Post-surgical. After some types of surgery - particularly cirugía para perder peso or surgery to the oesophagus, stomach or bowel - gastroparesis can occur.
Medicamentos. Drug-induced gastroparesis accounts for about 12 in 100 cases of gastroparesis. This can occur as a result of various medications including bloqueadores de los canales de calcio, bloqueadores de los canales de calcio, inhibidores de GLP-1 o antidepresivos tricíclicos.
Infecciones. Gastroparesis can occur temporarily following a viral or bacterial infection.
Auto-immune conditions. Gastroparesis is a rare complication of some auto-immune conditions such as hipotiroidismo o systemic sclerosis.
Otras condiciones. Some neurological conditions such as esclerosis múltiple, enfermedad de Parkinson, or following a accidente cerebrovascular, increase the risk of gastroparesis although this is not common. As a result of having an glándula tiroides poco activa (hipotiroidismo). In a number of rare conditions such as esclerosis sistémica or amyloidosis.
¿Cuáles son las pruebas para la gastroparesis?
Volver al contenidoSi se sospecha de gastroparesis, se realizará una derivación a un gastroenterólogo (especialista del hospital). Es posible que sea necesario realizar uno o más de los siguientes exámenes:
Prueba de bario
During a prueba de comida de bario, a liquid containing barium is swallowed. This is then seen on an X-ray and highlights how the liquid is passing through the digestive system.
Gastric emptying scintigraphy (GES)
Se ingiere una comida sólida (generalmente huevo revuelto con pan) que contiene una pequeña cantidad de una sustancia radiactiva (llamada isótopo). El isótopo desaparece del cuerpo muy rápidamente, pero permite monitorear el avance de la comida mediante una cámara externa especial, para ver cuánto tiempo tarda en pasar por el estómago. Esta prueba es muy útil para ayudar a diagnosticar gastroparesis. Sin embargo, un resultado anormal en la GES no significa necesariamente que la gastroparesis sea el diagnóstico.
Prueba de aliento con isótopos estables
Esto implica una comida sólida o líquida, que nuevamente incluye una pequeña cantidad de un isótopo. Este isótopo se convierte en gas dióxido de carbono en el cuerpo y la cantidad de gas dióxido de carbono se mide en la respiración. Esta prueba puede mostrar qué tan rápido vacía el estómago después de comer.
Gastroscopia
In a gastroscopia, un tubo delgado y flexible con una pequeña cámara (endoscopio) se introduce por la garganta y llega al estómago para examinar el revestimiento del estómago y descartar otras posibles causas de los síntomas de gastroparesia. En la gastroparesia, el resultado de la prueba suele ser normal.
Ecografía o resonancia magnética
Scans called ultrasonido y resonancia magnética (RM) may may also be used to look for other possible causes for the symptoms.
Continúa leyendo abajo
Tratamiento de la gastroparesis
Volver al contenidoEl tratamiento tiene como objetivo mejorar los síntomas y facilitar el vaciamiento gástrico. La gastroparesis generalmente no se puede curar, pero los cambios en la dieta y el tratamiento médico pueden ayudar a controlar los síntomas.
Consejos dietéticos
Come comidas más pequeñas y frecuentes.
Consume alimentos suaves y líquidos, ya que son más fáciles de digerir.
Evite alimentos fibrosos difíciles de masticar, como verduras crudas, brócoli, apio, frutas cítricas, manzanas con piel, naranjas, calabaza, uvas, ciruelas pasas y pasas.
Mastica bien la comida antes de tragar.
Bebe líquidos con cada comida, pero evita las bebidas con gas.
Evita los alimentos ricos en grasa, ya que también pueden ralentizar la digestión.
Después de comer cualquier comida, espera al menos dos horas antes de acostarte.
A dietician referral may be needed to advise on ensuring that the diet is adequate for nutritional needs. Occasionally oral nutrition supplements may be advised to help ensure the intake of essential nutrients and calories if unable to eat much solid food.
Mejor control diabético
Improving control of high blood sugars is very important for people who have diabetes and have been diagnosed with diabetic gastroparesis. It is also important in order to reduce the risks of developing gastroparesis. See also the separate leaflets on Diabetes tipo 1 y Diabetes tipo 2 for more information.
Medicamentos
Los medicamentos pueden ayudar a reducir los síntomas de la gastroparesia. Los medicamentos incluyen:
Medications to stimulate the stomach muscles. These medications include domperidona, metoclopramida y eritromicina.
Medications to control nausea and vomiting. Drugs that help ease nausea and vomiting include ondansetrón y proclorperazina. La domperidona y la metoclopramida también ayudan a controlar las náuseas y los vómitos.
Medications that work on the nerves themselves. These include anti-depressants such as mirtazapina y bupropión, antipsicóticos llamados levosulpirida y haloperidol, and the antibiotic, eritromicina.
Gastric electrical stimulation
Si los cambios en la dieta y la medicación no ayudan a aliviar los síntomas, se puede recomendar un tratamiento llamado estimulación eléctrica gástrica.
Este tratamiento implica un procedimiento quirúrgico menor para implantar un dispositivo alimentado por batería bajo la piel del abdomen. Dos cables conectados a este dispositivo se fijan a los músculos del abdomen inferior. Envían impulsos eléctricos para ayudar a estimular los músculos del estómago involucrados en el control del paso de los alimentos. El dispositivo se enciende mediante un control externo portátil.
La efectividad de este tratamiento es muy variable y no es adecuado para todos los que padecen gastroparesis. Para muchas personas que sí responden, el beneficio solo durará hasta 12 meses. Actualmente, el Instituto Nacional para la Excelencia en Salud y Cuidados (NICE) ha decidido que no hay suficiente evidencia para que la estimulación eléctrica gástrica esté disponible como tratamiento en el NHS en el Reino Unido.
También existe una pequeña posibilidad de que este tratamiento cause complicaciones que requieran la extracción del dispositivo. Las posibles complicaciones incluyen:
Infección.
El dispositivo se desprende y se mueve.
Daño a la pared abdominal.
Inyecciones de toxina botulínica
For people with severe gastroparesis, inyectar toxina botulínica into the valve between the stomach and small intestine may be considered. This relaxes the valve and keeps it open for a longer period of time so that food can pass through.
La inyección se administra a través de un tubo delgado y flexible (endoscopio) que se pasa por la garganta y llega al estómago. El beneficio de este tratamiento también varía y algunos estudios han encontrado que puede no ser muy efectivo. La mayoría de los estudios sugieren que cualquier beneficio es de corta duración.
Cirugía
Puede recomendarse cirugía si todos los demás tratamientos no han sido efectivos. Estas operaciones están diseñadas para reducir los síntomas de la gastroparesia permitiendo que los alimentos pasen más fácilmente por el estómago. Las opciones de cirugía incluyen:
Creación de una abertura entre el estómago y el intestino delgado (gastroenterostomía). Se utiliza un tubo pequeño (stent) para mantener esta conexión abierta.
Conexión directa del estómago con la segunda parte del intestino delgado, el yeyuno (gastrojejunostomía).
Algunas personas pueden beneficiarse de una operación para insertar un tubo en el estómago a través del abdomen, que puede abrirse en intervalos para liberar gases y aliviar la hinchazón.
Feeding tube
Las personas con gastroparesia extremadamente severa que no mejora con ningún tratamiento pueden necesitar una sonda de alimentación. Existen muchos tipos diferentes de sondas de alimentación temporales y permanentes.
Primero se puede intentar con un tubo de alimentación temporal, llamado tubo nasojejunal. Este suministra nutrientes directamente al intestino delgado. Se inserta un tubo delgado por la nariz, bajando por el esófago, atravesando el estómago y llegando al intestino (intestino delgado).
Una sonda de alimentación también puede insertarse en el intestino a través de una incisión en el abdomen. Esto se conoce como yeyunostomía. La comida líquida puede administrarse a través de la sonda directamente al intestino para ser absorbida por el cuerpo sin pasar por el estómago.
Una forma alternativa de alimentación para la gastroparesis severa es la nutrición intravenosa (parenteral). Esto permite que los nutrientes líquidos se administren directamente en el torrente sanguíneo a través de un catéter insertado en una vena grande. Este método de alimentación solo se utilizaría si también hay un problema con el intestino (intestino delgado) además de la gastroparesis.
Otros tratamientos
Otros tratamientos que se pueden considerar incluyen la miotomía endoscópica peroral gástrica (G-POEM). Se inserta un tubo delgado con una cámara a través de la boca y se pasa al estómago. Luego, se corta un músculo del estómago para ayudar a que el estómago vacíe más fácilmente.
Complicaciones de la gastroparesia
Volver al contenidoLa gastroparesia puede provocar algunas complicaciones potencialmente graves. Estas complicaciones incluyen:
Deshidratación as a result of repeated vomiting.
Desnutrición, cuando el cuerpo no recibe suficientes nutrientes. Esto puede variar de leve a grave.
Niveles impredecibles de azúcar en la sangre en personas con diabetes.
Long-term symptoms can reduce quality of life and may lead to depresión.
Resultado
Volver al contenidoLos síntomas de la gastroparesis pueden mejorar con el tiempo (generalmente esto toma al menos 12 meses) para algunas personas, especialmente aquellas con gastroparesis después de una infección.
Cuando la gastroparesia se debe a cualquier causa que no sea una infección, el pronóstico es más variable. Sin embargo, los tratamientos descritos anteriormente pueden ser muy efectivos y así reducir los síntomas y mejorar la calidad de vida.
Patient picks for Otras condiciones digestivas

Salud digestiva
Mallory-Weiss tear
Síndrome de Mallory-Weiss (también llamada desgarro de Mallory-Weiss) es el nombre dado a las hemorragias y otros síntomas causados por un desgarro en el revestimiento de la parte superior del aparato digestivo (tracto gastrointestinal). Generalmente se diagnostica mediante una prueba llamada gastroscopia (endoscopía). Esto implica pasar un tubo por el esófago hasta el estómago. En muchos casos, la hemorragia se detiene antes de realizar la gastroscopia y no se requiere un tratamiento específico. El desgarro suele sanarse por sí solo después de unos días.
por la Dra. Philippa Vincent, MRCGP

Salud digestiva
esófago de Barrett
En el esófago de Barrett, las células que recubren la parte inferior del esófago (esófago) son anormales. La causa principal es el reflujo prolongado de ácido del estómago hacia el esófago. Las personas con esófago de Barrett tienen un mayor riesgo de desarrollar cáncer de esófago. El riesgo es pequeño. Sin embargo, se le puede aconsejar realizarse endoscopias regulares para detectar cambios precancerosos en las células del esófago. Si se desarrollan cambios precancerosos, se puede recomendar un tratamiento para eliminar o destruir las células precancerosas.
por el Dr. Colin Tidy, MRCGP
Lecturas adicionales y referencias
- Estimulación gastroeléctrica para la gastroparesis; Guía de procedimientos intervencionistas de NICE, mayo de 2014
- Grover M, Farrugia G, Stanghellini V; Gastroparesia: un punto de inflexión en la comprensión y el tratamiento. Gut. 2019 Dic;68(12):2238-2250. doi: 10.1136/gutjnl-2019-318712. Epub 2019 Sep 28.
- Usai-Satta P, Bellini M, Morelli O, et al; Gastroparesia: Nuevas perspectivas sobre una enfermedad antigua. World J Gastroenterol. 2020 May 21;26(19):2333-2348. doi: 10.3748/wjg.v26.i19.2333.
- Gastroparesia para el no gastroenterólogo; J Araujo-Duran et al
Continúa leyendo abajo
Historial del artículo
La información en esta página está escrita y revisada por pares por clínicos calificados.
Siguiente revisión prevista: 11 de enero de 2028
12 de enero de 2025 | Última versión
7 Oct 2021 | Publicado originalmente
Escrito por:
Dr Colin Tidy, MRCGP

Pregunta, comparte, conecta.
Navega por discusiones, haz preguntas y comparte experiencias en cientos de temas de salud.

¿Te sientes mal?
Evalúa tus síntomas en línea de forma gratuita
Suscríbete al boletín de Patient
Tu dosis semanal de consejos de salud claros y confiables, escritos para ayudarte a sentirte informado, seguro y en control.
By subscribing you accept our Política de Privacidad. Puedes darte de baja en cualquier momento. Nunca vendemos tus datos.