Venas varicosas
Revisado por pares por Dr Hayley Willacy, FRCGP Última actualización por Dr Colin Tidy, MRCGPLast updated 20 Nov 2024
Cumple con las directrices editoriales
- DescargarDescargar
- Compartir
- Language
- Discusión
- Versión en audio
Profesionales Médicos
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Venas varicosas article more useful, or one of our other artículos de salud.
En este artículo:
Continúa leyendo abajo
What are varicose veins?
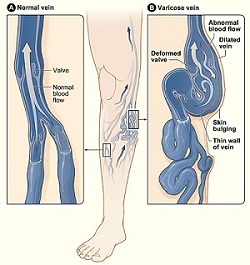
El término varicoso deriva del latín 'varix', que significa torcido. Una vena varicosa suele ser tortuosa y dilatada.
Under normal circumstances, blood collected from superficial venous capillaries is directed upwards and inwards via one-way valves into superficial veins. These in turn drain via perforator veins, which pass through muscle fascia into deeper veins buried under the fascia. Leakage in a valve causes retrograde flow back into the vein.
A diferencia de las venas profundas, que tienen paredes gruesas y están confinadas por la fascia, las venas superficiales no pueden soportar alta presión y eventualmente se dilatan y vuelven tortuosas. La falla de una válvula ejerce presión sobre sus vecinas y puede resultar en un flujo retrógrado - y por lo tanto varicosidad - de toda la red venosa superficial local.12
Las venas superficiales de las piernas están normalmente involucradas, ya que son las más propensas a estar bajo presión hidrostática debido a la gravedad.
Otros procesos patológicos también pueden estar involucrados, como una debilidad inherente de la pared venosa. La influencia de la genética ha sido confirmada por estudios en gemelos y estudios genéticos.3
El embarazo trae sus propios problemas, con factores hormonales que aumentan la flexibilidad de las paredes venosas y de las válvulas en sí mismas. En etapas avanzadas del embarazo, hay una expansión del volumen sanguíneo circulante y esto se ve agravado por la presión sobre la vena cava inferior del útero en crecimiento. Se sabe que el reflujo de las venas pélvicas contribuye al desarrollo de venas varicosas primarias y recurrentes durante el embarazo.4
Otro mecanismo que a veces entra en juego es la obstrucción del flujo venoso. Esto puede ser intravascular, como en la trombosis venosa profunda (TVP), o extravascular debido a trauma o compresión de estructuras circundantes como tumores o un hígado cirrótico.
Venas varicosas
Venas varicosas en la pierna
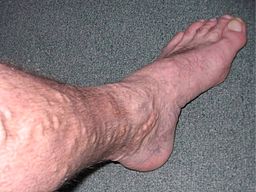
© Propio, Dominio público, a través de Wikimedia Commons
¿Qué tan comunes son las venas varicosas? (Epidemiología)5
Volver al contenidoSe cree que las venas varicosas afectan al menos a un tercio de la población.
La prevalencia de las venas varicosas aumenta con la edad, y a menudo se desarrollan durante el embarazo.
Las tasas de prevalencia son más altas en los países industrializados y en las regiones más desarrolladas.
Continúa leyendo abajo
Factores de riesgo para las venas varicosas6
Volver al contenidoEmbarazo.
Obesidad.
Edad avanzada (>65 años).
Síntomas de las venas varicosas (presentación)5
Volver al contenidoHistoria
Es importante establecer en la consulta inicial por qué se ha presentado el paciente. Los pacientes con preocupaciones cosméticas se presentan con menos frecuencia que antes, pero aún se ven ocasionalmente con venas tortuosas asintomáticas pero antiestéticas o venas en forma de telaraña.
Commonly, patients will present with chronic sequelae such as itching, discomfort and heaviness of the legs, night cramps, oedema, burning sensations, paraesthesiae, exercise intolerance, or restless legs. Subjective symptoms are usually more severe in the early stages of the condition, less severe in middle stages and worse in latter years.
El dolor asociado con las venas varicosas más grandes generalmente se describe como un dolor sordo que empeora después de estar de pie durante mucho tiempo. Los factores que pueden agravar el dolor incluyen el embarazo, las hormonas exógenas, la menstruación y, ocasionalmente, las relaciones sexuales.
Aparte de los síntomas presentes, la historia clínica debe incluir:
Historial de problemas venosos previos, cualquier vena anormal visible y cualquier historial de varicosidades durante el embarazo.
Cualquier factor de riesgo como antecedentes familiares de venas varicosas, un trabajo que implique estar de pie durante períodos prolongados, antecedentes de traumatismo.
Historia del edema, fecha de inicio, factores de riesgo, variación a lo largo del día, grado de induración y ubicación.
Historial de cualquier evaluación o tratamiento hospitalario previo.
Historial de cualquier episodio previo de trombosis venosa superficial o profunda o tromboflebitis.
Historial de sangrado por venas varicosas.
Historial de cualquier comorbilidad cardiovascular.
Examen7
Un examen completo debe incluir una evaluación general del estado cardiovascular del paciente y un examen abdominal para excluir causas secundarias, como tumores que podrían estar causando compresión venosa externa.
Para mapear las áreas de varicosidad, examine al paciente mientras está de pie en primera instancia. Para confirmar que una hinchazón es una vena varicosa, presione suavemente sobre el área. La vena se vaciará y luego se llenará nuevamente.
Intente identificar en qué vena drenan las varicosidades. Las varicosidades de la vena safena corta se ven normalmente por debajo de la rodilla y se distribuyen posterolateralmente. Las varicosidades de la vena safena larga pueden recorrer toda la longitud de la pierna y se distribuyen más medialmente.
Inspeccione la piel en busca de cambios que sugieran insuficiencia venosa crónica. Estos pueden incluir úlceras, lipodermatitis, pigmentación, telangiectasia o eccema.
Una vez que hayas terminado la inspección, pide al paciente que se acueste e identifica la unión safenofemoral. Una buena manera de hacerlo es localizando la arteria femoral, que se encuentra entre la espina ilíaca anterosuperior y la sínfisis del pubis, palpando el pulso. La vena está medial a la arteria y la unión safenofemoral se encuentra aproximadamente a dos dedos de ancho por debajo del ligamento inguinal.
Pida al paciente que se ponga de pie y golpee la varicosidad más abajo en la pierna. Una sensación de vibración de líquido a nivel de la válvula indica que es incompetente.
Clásicamente se han utilizado dos pruebas para evaluar la competencia valvular (prueba de Trendelenburg) y la permeabilidad venosa profunda (prueba de Perthes). Han sido reemplazadas en gran medida por otras investigaciones no invasivas (ver 'Investigaciones', abajo) pero aún pueden ser relevantes en un entorno de atención primaria. El Real Colegio de Cirujanos de Inglaterra espera que sus candidatos a miembros abandonen las pruebas de Trendelenburg, Perthes y de golpeteo en favor de la evaluación con Doppler portátil, pero que comprendan los principios detrás de las técnicas.8
Prueba de Trendelenburg
Esto a veces puede distinguir a los pacientes con reflujo venoso superficial de aquellos con válvulas venosas profundas incompetentes. El paciente debe acostarse plano con la pierna elevada, permitiendo que las venas se vacíen. Se aplica un torniquete en el muslo en la abertura safena. Si la válvula es competente, la vena debe llenarse desde abajo. Si la válvula es incompetente, la vena se llenará desde arriba al retirar el torniquete. Esto se puede repetir a varios niveles, hasta localizar la ubicación de una válvula incompetente.
Maniobra de Perthes
Esta maniobra se utiliza para distinguir el flujo anterógrado del flujo retrógrado en las varicosidades superficiales. El flujo anterógrado es un indicador de flujo colateral alrededor de una obstrucción venosa profunda. Se aplica un torniquete a una pierna varicosa de tal manera que las venas superficiales se comprimen sin que se aplique presión a los vasos profundos. Luego se le pide al paciente que se ponga de puntillas repetidamente, activando los músculos de la pantorrilla. Normalmente, esto vaciaría las varicosidades, pero en presencia de una obstrucción de la vena profunda, paradójicamente se congestionarían.
Continúa leyendo abajo
Diagnóstico diferencial
Volver al contenidoDiagnóstico de las venas varicosas (investigaciones)
Volver al contenidoImágenes
La ecografía dúplex es la modalidad preferida. Utiliza una combinación de Doppler y ecografía convencional. Proporciona información más detallada que un Doppler de mano y es mejor para confirmar el diagnóstico y el patrón de la enfermedad venosa. Esto ayuda a determinar la opción de tratamiento más adecuada.5
La ecografía dúplex en color es una técnica más reciente que proporciona información más detallada sobre la morfología de las venas varicosas.9
Pruebas fisiológicas de la función venosa10
Estos pueden ser útiles como complemento a la imagen en casos complejos y al investigar la efectividad de los tratamientos:11
Tiempo de recarga venosa: el tiempo necesario para que la parte inferior de la pierna se llene de sangre después de haber sido vaciada al máximo por la bomba muscular de la pantorrilla.
Flujo venoso máximo - el tiempo que tarda una pierna distendida por un torniquete en vaciarse. Es una medida de posible obstrucción venosa.
Fracción de eyección de la bomba muscular: utilizada para detectar la falla de la bomba muscular en expulsar sangre de la parte inferior de la pierna.
Enfermedades asociadas
Volver al contenidoTVP; cualquier condición que cause fallo en la bomba muscular de la pantorrilla (por ejemplo, enfermedad neuromuscular, condiciones de desgaste muscular).5
Enfermedad arterial: una revisión de la literatura encontró algunas evidencias que sugieren un vínculo entre la enfermedad arterial periférica y las venas varicosas. La evidencia de una asociación con la hipertensión fue más débil.12
Trombofilia - one study found that patients with this condition had a higher incidence of varicose veins than those who did not.13
Etapas de las venas varicosas14
Volver al contenidoSe han utilizado varios sistemas de clasificación, siendo el original el CEAP (Clinical picture, Etiology, Anatomical distribution and Pclasificación de la fisiopatología) ideada por el Comité de Consenso del Foro Venoso Americano. Esto incluía características como el número y la extensión de las varices, la presencia de cambios en la piel y el efecto incapacitante de cualquier síntoma. El sistema original se publicó en 1994 y se ha actualizado con el tiempo. La revisión más reciente fue en 2020.15
Manejo de las venas varicosas5
Volver al contenidoAtención primaria
Es importante determinar por qué el paciente se presenta para el tratamiento. Un tercio de los pacientes tiene síntomas no relacionados con las venas varicosas, o simplemente puede estar buscando asesoramiento sobre posibles complicaciones o deterioro.
Cambios en el estilo de vida
La base de evidencia que aborda el tema de los cambios en el estilo de vida, como la pérdida de peso y el ejercicio, es limitada, pero es más probable que sean beneficiosos para prevenir el desarrollo inicial de varices y sus complicaciones, en lugar de revertir el proceso de la enfermedad una vez que está establecido (ver 'Prevención', abajo). Se debe aconsejar a los pacientes que eviten estar de pie durante períodos prolongados y que mantengan la(s) pierna(s) elevada(s) cuando sea posible.
Medias de compresión5
The National Institute for Health and Care Excellence (NICE) does not recommend treatment with compression stockings unless interventional treatment is not appropriate. If compression stockings are to be used, it is important to exclude arterial disease before prescribing them, by measuring the ankle-brachial pressure index (ABPI) using a Doppler.
Class 1 (light) or class 2 (medium) below-knee stockings are usually sufficient, the choice depending on the severity of the varicosities and the tolerability of the compression. Thigh-length stockings may be beneficial if the varicosities extend above the knee. Open-toed stockings may be appropriate for people who have problems with their feet, such as arthritis or fungal infection of the toes.
Deben quitarse por la noche y reemplazarse cada tres a seis meses. Se debe informar a los pacientes que las medias pueden no prevenir el desarrollo de nuevas varices o el empeoramiento de las existentes. La base de evidencia que respalda su uso durante el embarazo es más débil, pero algunas mujeres pueden encontrarlas útiles para controlar los síntomas.
Si se ofrecen medias de compresión después de tratamientos intervencionistas, no deben usarse por más de siete días.
Cuándo derivar
Remitir según las políticas locales, si están disponibles; siempre considere la salud general del paciente y las comorbilidades al evaluar la idoneidad de la remisión.
Referencia de emergencia donde hay sangrado activo de una vena varicosa que ha erosionado la piel.
Remisión urgente si hay antecedentes de sangrado activo y aún existe riesgo de más sangrado. Los pacientes con úlceras en las piernas progresivas o úlceras dolorosas a pesar del tratamiento también deben ser atendidos rápidamente.
Considere la derivación (de rutina) para:
Venas varicosas primarias o recurrentes que causan síntomas (por ejemplo, dolor, molestias, hinchazón, pesadez o picazón).
Cambios en la piel de las piernas, como pigmentación o eccema, que se cree son causados por insuficiencia venosa crónica.
Venas duras y dolorosas indicativas de trombosis venosa superficial.
Sospecha de incompetencia venosa.
Una úlcera venosa en la pierna (una ruptura en la piel debajo de la rodilla que no ha sanado en dos semanas) - referir dentro de dos semanas.
Una úlcera venosa en la pierna cicatrizada.
Considere la necesidad de derivación en mujeres embarazadas, ya que es poco probable que los tratamientos intervencionistas sean una propuesta realista.
Opciones de tratamiento en atención secundaria16
Aunque todavía se realiza cirugía convencional, NICE recomienda que, para las venas varicosas confirmadas con reflujo troncal, se consideren primero procedimientos mínimamente invasivos como la ablación por radiofrecuencia, la terapia láser endovenosa o la escleroterapia con espuma.
Ablación endothermal
La ablación endothermal (por radiofrecuencia) implica sellar el lumen de la vena safena mayor mediante la entrega de energía de radiofrecuencia a través de un catéter guiado por ultrasonido. Una alternativa es la terapia láser endovenosa, que funciona entregando un láser de alta intensidad a través de un cable envainado guiado dentro de la vena.
Escleroterapia con espuma guiada por ultrasonido
Esto se recomienda si la ablación endoterma no es adecuada. Implica la inyección guiada por imágenes de un esclerosante en forma de espuma. El sulfato de tetradecil sodio es un esclerosante típico y el gas utilizado suele ser dióxido de carbono o aire. Se recomienda que las tributarias varicosas incompetentes sean tratadas al mismo tiempo.
Si la escleroterapia con espuma no es adecuada, considere la cirugía convencional.
Avulsión
Esta es una técnica muy antigua en la que se realizan pequeñas incisiones sobre cada varicosidad y esa parte de la vena se extrae utilizando un gancho para venas o pinzas.17
Stripping
Se pasa un alambre, varilla de plástico o metal a través del lumen de la vena safena y se tira hasta que toda la vena es extraída de la pierna. El despojo por inversión es una mejora de este método, en el cual la vena se invierte sobre sí misma durante la extracción.
El despojo parcial hasta la rodilla puede causar menos trauma neurológico que el despojo hasta el tobillo. Preserva el tejido venoso que posteriormente puede ser necesario para técnicas de injerto de vena (por ejemplo, injerto de derivación de la arteria coronaria). Es el método invasivo preferido actualmente.
Flebectomía ambulatoria
This can be performed, using local anaesthetic, as an outpatient procedure. Small multiple incisions are made in the skin overlying the vein, which is hooked out and extracted in a piece-meal fashion.
La técnica es particularmente adecuada para venas tortuosas inaccesibles a técnicas de alambre fino como la ablación con láser. Las contraindicaciones son el reflujo en las uniones safenofemoral o safenopoplítea, que deben tratarse por otros medios.18
Escleroterapia por inyección
Once used as first-line treatment for new varicosities, this is now being employed less frequently due to concerns about skin staining and ulceration. It is only indicated for below-knee varices and is mainly used for persistent or recurrent veins after surgery. It has largely been replaced by foam sclerotherapy.
Una revisión de Cochrane concluyó que la evidencia respalda el lugar actual de este tratamiento, que generalmente se reserva para venas recurrentes después de la cirugía y para venas reticulares.19
Complicaciones de las venas varicosas20
Volver al contenidoLas complicaciones directamente relacionadas con las venas varicosas incluyen hemorragia y tromboflebitis.
Complications relating to the increased pressure arising from chronic venous incompetence (venous hypertension) include úlceras venosas, edema, skin pigmentation, eccema varicoso, atrofia blanca (áreas blancas lisas de tejido cicatricial atrófico con telangiectasia) y lipodermatoesclerosis (áreas de induración que surgen de la fibrosis de la grasa subcutánea).
Las complicaciones potenciales del tratamiento incluyen TVP y embolia pulmonar, parestesias por lesión del nervio sural o del nervio safeno y el desarrollo de hematomas. Se ha sabido que pueden ocurrir quemaduras en la piel si los catéteres de radiofrecuencia se colocan demasiado cerca de la piel.21
Pronóstico20
Volver al contenidoSin tratamiento, las venas varicosas tienden a agrandarse con el tiempo y los pacientes con reflujo significativo son propensos a desarrollar ulceración venosa crónica. Los estudios a largo plazo sobre el resultado del tratamiento quirúrgico han sido poco alentadores. El 13.5% de las cirugías de venas varicosas son por recurrencia. Los estudios sugieren una oclusión del 90-98% con ablación por radiofrecuencia después de dos años.22 The closure rate for endovenous laser treatment after two years was 93.4%.23 For foam sclerotherapy, the clinical recurrence rate with significant symptoms was 4% at five years.24
Prevención de las venas varicosas
Volver al contenidoCertain factors such as genetic predisposition, gender and increasing age are unavoidable. There is evidence that weight control acts as a primary preventative measure but only for women.
No hay evidencia suficiente para respaldar la efectividad de los consejos de autoayuda con respecto a factores potencialmente evitables como estar sentado o de pie durante períodos prolongados, ropa interior ajustada, dieta baja en fibra, estreñimiento y fumar.25
Lecturas adicionales y referencias
- Raetz J, Wilson M, Collins K; Venas varicosas: Diagnóstico y tratamiento. Am Fam Physician. 1 de junio de 2019;99(11):682-688.
- de Avila Oliveira R, Riera R, Vasconcelos V, et al; Escleroterapia por inyección para venas varicosas. Cochrane Database Syst Rev. 2021 Dic 10;12(12):CD001732. doi: 10.1002/14651858.CD001732.pub3.
- Cotton SC, MacLennan G, Brittenden J, et al; Recuperación conductual después del tratamiento para las venas varicosas. Br J Surg. 2016 Mar;103(4):374-81. doi: 10.1002/bjs.10081. Epub 2016 Jan 25.
- Meissner MH; Anatomía venosa de las extremidades inferiores. Semin Intervent Radiol. 2005 Sep;22(3):147-56. doi: 10.1055/s-2005-921948.
- Surendran S, S Ramegowda K, Suresh A, et al; La arterialización y el remodelado anómalo de la pared venosa en las venas varicosas están asociados con la vía FoxC2-Dll4 regulada al alza. Lab Invest. 2016 Abr;96(4):399-408. doi: 10.1038/labinvest.2015.167. Publicado en línea 2016 Ene 25.
- Krysa J, Jones GT, van Rij AM; Evidencia de un papel genético en las venas varicosas e insuficiencia venosa crónica. Flebología. 2012 Oct;27(7):329-35. doi: 10.1258/phleb.2011.011030. Publicado en línea 2012 Feb 3.
- Dos Santos SJ, Holdstock JM, Harrison CC, et al; El efecto de un embarazo posterior después de la embolización con espiral transyugular para el reflujo de la vena pélvica. Flebología. 14 de enero de 2016. pii: 0268355515623898.
- Venas varicosas; NICE CKS, febrero 2024 (acceso solo en el Reino Unido)
- Heit JA, Spencer FA, White RH; La epidemiología del tromboembolismo venoso. J Thromb Thrombolysis. 2016 Ene;41(1):3-14. doi: 10.1007/s11239-015-1311-6.
- Examen de Venas Varicosas; Clinicalexam.com
- Kanani M et al; Guía de Revisión MRCS: Extremidades y Columna Vertebral, 2011.
- Cavezzi A; Medicina y Flebolinfología: ¿Es hora de cambiar? J Clin Med. 2020 Dic 18;9(12). pii: jcm9124091. doi: 10.3390/jcm9124091.
- Ibegbuna V, Delis KT, Nicolaides AN; Impacto hemodinámico y clínico de la incompetencia de las venas superficiales, profundas y perforantes. Eur J Vasc Endovasc Surg. Mayo 2006;31(5):535-41. Publicado en línea el 4 de enero de 2006.
- Volpe EFT, Resqueti VR, da Silva AAM, et al; Protocolo de ejercicio supervisado para las extremidades inferiores en sujetos con enfermedad venosa crónica: un ensayo clínico aleatorizado, con evaluador ciego. Trials. 19 de mayo de 2020;21(1):414. doi: 10.1186/s13063-020-04314-1.
- Matic M, Matic A, Djuran V, et al; Frecuencia de la Enfermedad Arterial Periférica en Pacientes con Insuficiencia Venosa Crónica. Iran Red Crescent Med J. 2 de enero de 2016;18(1):e20781. doi: 10.5812/ircmj.20781. eCollection enero de 2016.
- Darvall KA, Sam RC, Adam DJ, et al; Mayor prevalencia de trombofilia en pacientes con venas varicosas y úlceras venosas que en los controles. J Vasc Surg. 2009 May;49(5):1235-41.
- Rabe E, Pannier F; Clasificación clínica, etiológica, anatómica y patológica (CEAP): estándar de oro y límites. Flebología. 2012 Mar;27 Suppl 1:114-8. doi: 10.1258/phleb.2012.012S19.
- Lurie F, Passman M, Meisner M, et al; La actualización 2020 del sistema de clasificación CEAP y los estándares de informes. J Vasc Surg Venous Lymphat Disord. Mayo 2020;8(3):342-352. doi: 10.1016/j.jvsv.2019.12.075. Publicado en línea el 27 de febrero de 2020.
- Venas varicosas: diagnóstico y manejo; Guía Clínica NICE (julio 2013)
- O'Sullivan HD; El tratamiento de las venas varicosas de la extremidad inferior por avulsión. Br Med J. 1910 Abr 16;1(2572):921.
- Kabnick LS, Ombrellino M; Flebectomía ambulatoria. Semin Intervent Radiol. 2005 Sep;22(3):218-24. doi: 10.1055/s-2005-921955.
- Tisi PV, Beverley C, Rees A; Escleroterapia por inyección para venas varicosas. Cochrane Database Syst Rev. 2006 Oct 18;(4):CD001732.
- Joseph N, B A, Faizan Thouseef M, et al; Una revisión multicéntrica de la epidemiología y el manejo de las venas varicosas para la orientación nacional. Ann Med Surg (Lond). 2016 Abr 30;8:21-7. doi: 10.1016/j.amsu.2016.04.024. eCollection 2016 Jun.
- Subramonia S, Lees TA; El tratamiento de las venas varicosas. Ann R Coll Surg Engl. 2007 Mar;89(2):96-100.
- Ablación por radiofrecuencia de venas varicosas; Guía de Procedimientos Intervencionistas de NICE, septiembre de 2013
- Tratamiento endovenoso con láser de la vena safena larga; Guía de Procedimientos Intervencionistas de NICE, marzo de 2004
- Escleroterapia con espuma guiada por ultrasonido para venas varicosas; Guía de procedimientos intervencionistas de NICE, febrero de 2013
- Tisi PV; Venas varicosas. BMJ Clin Evid. 5 de enero de 2011;2011. pii: 0212.
Continúa leyendo abajo
Historial del artículo
La información en esta página está escrita y revisada por pares por clínicos calificados.
Próxima revisión: 19 Nov 2027
20 Nov 2024 | Última versión

Pregunta, comparte, conecta.
Navega por discusiones, haz preguntas y comparte experiencias en cientos de temas de salud.

¿Te sientes mal?
Evalúa tus síntomas en línea de forma gratuita