Niño enfermo y febril
Revisado por pares por Dr Doug McKechnie, MRCGPÚltima actualización por Dr Philippa Vincent, MRCGPLast updated 25 Jun 2024
Cumple con las directrices editoriales
- DescargarDescargar
- Compartir
- Language
- Discusión
- Versión en audio
Profesionales Médicos
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find one of our artículos de salud more useful.
En este artículo:
This document is mainly based on the National Institute for Health and Care Excellence (NICE) guidelines 'Fiebre en menores de 5 años', publicado originalmente en mayo de 2007 y actualizado en 2013, 2017 y 2019.1 It includes information on assessment and pre-hospital care by non-paediatric specialists.
La fiebre, o pirexia, ocurre cuando la temperatura corporal se eleva por encima de lo normal. La temperatura corporal normal promedio tomada en la boca es de 37°C, pero cualquier valor entre 36.5°C y 37.7°C se considera normal. Cuando las temperaturas se miden en la axila, pueden ser de 0.2°C a 0.3°C más bajas que esto. Los termómetros aurales (timpánicos) pueden medir la temperatura como más alta. Las directrices de NICE definen la fiebre como "una elevación de la temperatura corporal por encima de la variación diaria normal", pero reconocen que generalmente se acepta como una temperatura de 38°C o más.
La fiebre es una de las razones más comunes por las que se lleva a un niño al médico y es la segunda razón más común por la que un niño es ingresado en el hospital.
A veces, la causa de la fiebre puede ser difícil de determinar y esto puede ser una preocupación para los profesionales de la salud. Generalmente se debe a una infección viral que es autolimitada, pero también puede ser un signo de una infección bacteriana grave, incluyendo meningitis o septicemia. El diagnóstico temprano de infecciones graves en la práctica general es difícil ya que la incidencia es baja, el niño puede presentarse en las primeras etapas del proceso de la enfermedad y las herramientas de diagnóstico están más o menos limitadas a la historia clínica y el examen físico.2
La fiebre en sí misma es autolimitante, no causa complicaciones significativas y puede ser beneficiosa.3Younger infants with fever should be admitted, regardless of the cause, due to the higher risks associated with infections in this age group.
Continúa leyendo abajo
Historia del padre o tutor
La historia debería incluir preguntar:
¿Cuánto tiempo ha estado presente la fiebre?
¿Ha estado el padre/madre o cuidador midiendo la temperatura y, de ser así, por qué método?
¿Hay una erupción? Si es así, ¿es blanqueante o no blanqueante?
¿Hay algún síntoma respiratorio, por ejemplo, tos, secreción nasal, sibilancias?
¿Ha estado el niño agarrándose las orejas?
¿Ha habido llanto excesivo o anormal?
¿Hay algún bulto o hinchazón nuevo?
¿Hay algún problema en las extremidades o articulaciones?
¿Hay algún antecedente de vómitos o diarrea? ¿El vómito está teñido de bilis o hay sangre en las heces?
¿Ha habido algún viaje reciente al extranjero?
¿Ha habido algún contacto con otras personas que tengan enfermedades infecciosas?
¿Está el niño alimentándose normalmente (líquidos y sólidos según corresponda)?
¿Cuál es la producción de orina? ¿Han estado secos los pañales?
¿Cómo se está comportando el niño? ¿Normal, somnoliento, pegajoso, etcétera?
¿Ha habido alguna convulsión o escalofríos?
¿Hay algún antecedente médico significativo/medicación regular/alergia?
¿Hay un historial de viajes recientes al extranjero que ponga al niño en mayor riesgo de infección importada?
Otros puntos a considerar de la historia:
Nivel de preocupación e instinto parental (ellos conocen mejor a su hijo).
Circunstancias sociales y familiares.
Otras enfermedades que afectan al niño u otros miembros de la familia. ¿Ha habido una enfermedad grave previa o muerte debido a una enfermedad febril en la familia?
¿Ha sido visto el niño antes en el mismo episodio de enfermedad?
Examen del niño
Volver al contenidoIdentificar cualquier característica que amenace la vida de inmediato: evaluar la vía aérea, la respiración, la circulación y la conciencia.
Considere la sepsis, definida como "una condición de disfunción orgánica potencialmente mortal debido a una respuesta desregulada del huésped a la infección". Always consider the possibility of sepsis and refer as an emergency if sepsis is suspected. See also the separate Sepsis (Septicaemia) article and the NICE guidelines 'Sepsis: reconocimiento, diagnóstico y manejo temprano'.4
Specific guidance exists for fever in under 5-year-olds 1
There is a risk stratification tool for children aged under 5 years with suspected sepsis - 4
Medir la temperatura corporal:
Infantes <4 semanas: medir con un termómetro electrónico en la axila.
Un niño de 4 semanas a 5 años: medir con un termómetro electrónico en la axila, un termómetro de puntos químicos en la axila o un termómetro timpánico infrarrojo.
Tome en serio la fiebre reportada por los padres. Si un padre informa fiebre en un niño menor de 3 meses, incluso si la temperatura es normal cuando son vistos, deben ser evaluados por un pediatra en urgencias.
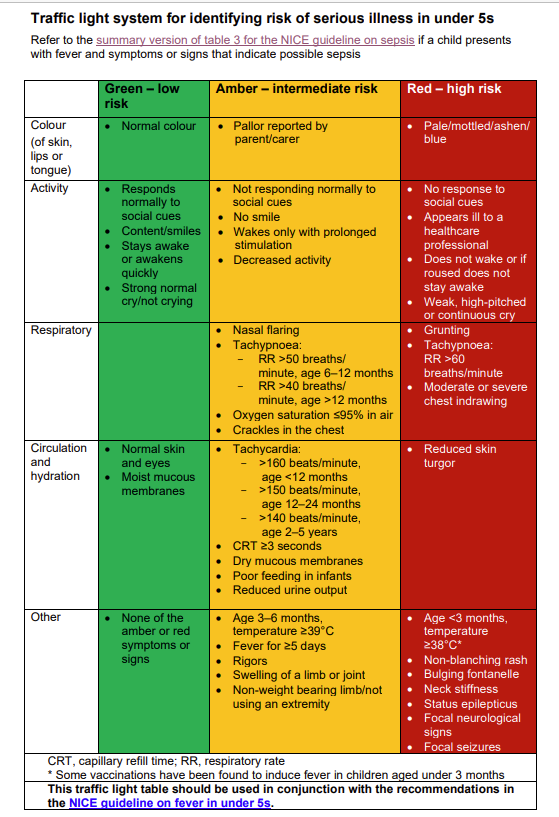
Una temperatura ≥38°C en un lactante de 0-3 meses es una señal de alerta roja. (Ver tabla bajo 'Evaluación del niño usando el sistema de semáforo NICE', abajo.)
Una temperatura ≥39°C en un niño de 3 a 6 meses debe considerarse al menos como una señal de advertencia ámbar. (Vea la tabla 'Evaluación del niño usando el sistema de semáforo NICE', a continuación).
La respuesta de una fiebre a los agentes antipiréticos no es útil para distinguir entre una enfermedad grave y una no grave. Una fiebre que no disminuye con antipiréticos no indica una enfermedad grave; una fiebre que disminuye después de los antipiréticos no excluye una enfermedad grave.
No consideres la altura de la temperatura por sí sola como un signo de enfermedad grave en un niño mayor de 6 meses.
No utilice la duración de la fiebre para predecir la probabilidad de una enfermedad grave, excepto cuando se considere la enfermedad de Kawasaki. (Vea 'Signos de enfermedades específicas', a continuación).
Observa el color de la piel, los labios y la lengua: ¿normal/pálido/moteado/cenizo/azul?
Observa el nivel de actividad del niño: ¿está el niño receptivo/contento y sonriente/despierto o se despierta fácilmente/llora normalmente? ¿Está claramente bien o obviamente mal? Una impresión global del niño es útil.
Examinar el sistema respiratorio
Measure the respiratory rate. There is tachypnoea if the respiratory rate is:
>60 respiraciones por minuto a la edad de 0-5 meses.
>50 respiraciones por minuto a la edad de 6-12 meses.
>40 respiraciones por minuto a una edad mayor de 12 meses.
Busque aleteo nasal/gemidos/entrada del pecho.
Auscultar el pecho en busca de crepitaciones o sibilancias.
Mide la saturación de oxígeno, si es posible.
Examinar el sistema cardiovascular:
Auscultar el corazón. ¿El volumen del pulso es normal o débil? La presión arterial debe medirse si la frecuencia cardíaca o el tiempo de llenado capilar son anormales y existen las instalaciones para medirla.
Measure the heart rate. The presence of tachycardia indicates that the child should be put in at least the intermediate-group risk for serious illness. Tachycardia can be defined as:
Más de 160 latidos por minuto en un niño de menos de 12 meses de edad.
Más de 150 latidos por minuto en un niño de 12 a 24 meses de edad.
Más de 140 latidos por minuto en un niño de 2 a 4 años.
Evaluar el nivel de hidratación: ¿los ojos y la piel se ven normales? ¿Hay turgencia cutánea reducida? ¿Están húmedas las membranas mucosas? ¿Cuál es el tiempo de llenado capilar? (NB: un tiempo de llenado capilar ≥3 segundos debe considerarse un marcador de grupo de riesgo intermedio para enfermedad grave (signo 'ámbar'). ¿Las extremidades están cálidas o frías? ¿El niño se alimenta normalmente? ¿La producción de orina está reducida?
Examinar otras características:
Erupción: si hay una erupción, ¿es blanqueante o no blanqueante?
¿Hay algún bulto nuevo?
¿Hay hinchazón en las extremidades o articulaciones o algún problema al soportar peso?
¿La fontanela está hundida, normal o abultada?
¿Hay rigidez en el cuello?
¿Hay signos neurológicos focales/convulsiones?
Continúa leyendo abajo
Signos de enfermedades específicas
Volver al contenidoDespués de realizar la historia clínica y el examen, se deben considerar enfermedades específicas.
Enfermedad meningocócica: esto debe considerarse en cualquier niño con fiebre y un sarpullido que no palidece, especialmente si el niño parece enfermo, hay púrpura presente (lesiones no palidecientes >2 mm de diámetro), el tiempo de llenado capilar es ≥3 segundos o hay rigidez en el cuello.
Meningitis: consider this if there is fever plus any neck stiffness, bulging fontanelle, decreased consciousness or convulsive status epilepticus. Classical signs of meningitis may be absent in infants. Kernig's and Brudzinski's sign can be useful - they have high specificity so their absence should result in immediate admission, but low sensitivity so their absence is not necessarily reassuring. 5
Encefalitis por herpes simple: considerar si hay fiebre más signos neurológicos focales, si hay convulsiones focales o si hay un nivel reducido de conciencia.
Neumonía: considerar si hay fiebre más aumento de la frecuencia respiratoria (ver arriba), si hay crepitaciones en el pecho, aleteo nasal o retracción torácica, y cianosis o saturación de oxígeno ≤95% en aire.
Infección del tracto urinario: considerar en cualquier niño <3 meses con fiebre. En niños mayores de 3 meses, considerar si hay vómitos asociados, mala alimentación, letargo, irritabilidad, dolor o sensibilidad abdominal, frecuencia urinaria o disuria, orina ofensiva o hematuria.
Artritis séptica y osteomielitis: considere si hay hinchazón en una extremidad o articulación, o si hay falta de uso o de soporte de peso en una extremidad.
Enfermedad de Kawasaki: consider this if there is fever that has lasted >5 days. Enquire about additional features below, as these may have resolved by the time of assessment. Be aware that children under 1 year may present with fewer of the features below than older children. A child with Kawasaki disease will usually appear unwell and miserable. Additional features may include:
Inyección conjuntival bilateral sin exudado.
Eritema de los labios o de la mucosa oral y faríngea.
Labios secos y agrietados o lengua de fresa.
Cambio en las extremidades (edema, eritema, descamación).
Erupción polimorfa.
Linfadenopatía cervical.6
Fiebre sin un foco obvio
Este es un escenario común, y la mayoría de las veces se debe a una infección viral. El sistema de semáforo NICE a continuación ayuda al profesional de atención primaria a determinar qué casos son más propensos a deberse a una infección bacteriana grave o potencialmente mortal y, por lo tanto, deben ser remitidos a atención secundaria para una evaluación y manejo adicionales.
En atención primaria, la historia clínica y el examen son fundamentales para evaluar la fiebre sin un foco obvio para establecer la gravedad e intentar determinar la causa, y se debe realizar un análisis de orina en todos los niños con fiebre inexplicada ≥38°C.7
In a significant number of cases of children with a fever, no specific cause will be established. Antibiotics should not be used empirically for children with fever without an apparent cause.1
Si el niño no presenta características de enfermedad grave o potencialmente mortal, incluso sin un enfoque claro, es razonable aconsejar antipiréticos y observar y esperar con una red de seguridad clara en cuanto a los síntomas de alerta.
Evaluación del niño utilizando el sistema de semáforo del Instituto Nacional para la Excelencia en Salud y Atención
Volver al contenidoNICE recommends that a traffic light system should be used to predict the risk of serious illness when the symptoms and signs have been elicited from the history and examination.
Allowance should be made for individual disabilities when assessing learning-disabled children. The following table summarises this system. If the child has alguno of the symptoms or signs in the amber column, they are at intermediate risk of serious illness.
If they have alguno of the symptoms or signs in the red column they are at high risk of serious illness. Children with symptoms or signs in the green column and none in the red or amber column are at low risk of serious illness. Management of fever should be guided by the level of risk.
Gráfico de Semáforo NICE 2019
Información importante |
|---|
National Institute for Health and Care Excellence (2007) CG160 Feverish illness in children. London: NICE. Available from www.nice.org.uk/guidance/CG1607[now www.nice.org.uk/guidance/ng143] |
Continúa leyendo abajo
Manejo
Volver al contenidoGestión mediante evaluación remota - por ejemplo, por teléfono
La historia debe ser obtenida del padre/madre o cuidador, como se indicó anteriormente. Se debe preguntar al padre/madre o cuidador sobre cualquier signo que puedan reconocer.
Si se sospecha de una enfermedad que amenaza la vida de inmediato debido a una dificultad evidente en las vías respiratorias, la respiración, la circulación o el nivel de consciencia, se debe llamar al 999/112/911 y se debe remitir al niño para atención médica de emergencia.
Los niños con cualquier característica roja que no se considere que tengan una enfermedad que amenace la vida de inmediato deben ser vistos por un profesional de la salud dentro de dos horas.
Los niños con cualquier característica ámbar deben ser vistos por un profesional de la salud, pero la evaluación de la urgencia de la cita queda a criterio clínico del evaluador.
Los niños que solo presentan características verdes pueden ser manejados en casa con consejos para padres y cuidadores, incluyendo recomendaciones sobre cuándo buscar ayuda adicional.
Manejo por el médico no pediátrico
Esto incluye a los profesionales que trabajan en atención primaria y también a aquellos que trabajan en departamentos generales de accidentes y emergencias.
Si se sospecha de una enfermedad que amenaza la vida de inmediato debido a una dificultad evidente en las vías respiratorias, la respiración, la circulación o el nivel de consciencia y el niño no está ya en el hospital, se debe llamar al 999/112/911 y el niño debe ser referido para atención hospitalaria de emergencia. Si el niño está en el hospital, se debe llamar al equipo pediátrico. El profesional debe llevar a cabo medidas básicas de soporte vital.
De lo contrario, se debe realizar una evaluación clínica, que incluya la anamnesis y el examen, y se deben identificar cualquier síntoma y signo de enfermedad grave y enfermedades específicas.
Se debe realizar una evaluación utilizando el sistema de semáforo.
Los niños con cualquier característica de alarma deben ser remitidos para una evaluación urgente por un pediatra.
Los niños con cualquier característica ámbar en quienes no se ha hecho un diagnóstico específico, deben ser referidos a atención pediátrica urgente o se debe proporcionar a los cuidadores del niño una 'red de seguridad', ya sea detallando exactamente cuándo buscar más ayuda (es decir, síntomas o signos de advertencia específicos) o arreglando una evaluación de seguimiento adicional.
Los niños que solo presentan características verdes pueden ser manejados en casa con consejos para padres y cuidadores, incluyendo recomendaciones sobre cuándo buscar ayuda adicional.
No se deben recetar antibióticos orales si no hay una fuente identificable de la fiebre.
Manejo de enfermedades específicas
Si no hay una fuente obvia de infección, se debe analizar la orina en niños que presentan fiebre.
Si se sospecha fuertemente de la enfermedad meningocócica, se debe administrar benzilpenicilina o ceftriaxona por vía intravenosa o intramuscular lo antes posible, siempre que esto no retrase el traslado de emergencia al hospital.
Consejos para padres o cuidadores sobre el cuidado del niño en casa
Volver al contenidoTratamiento antipirético: no se recomienda el baño con esponja tibia. No vista a los niños con ropa demasiado ligera ni los abrigue en exceso. Administre paracetamol o ibuprofeno para el malestar o la incomodidad, pero no con el único propósito de reducir la temperatura. Se puede cambiar un agente por el otro si el niño no responde. Si el malestar persiste o reaparece antes de la siguiente dosis, se pueden alternar los agentes. No use ambos agentes simultáneamente. Aconseje a los padres que los agentes antipiréticos no previenen las convulsiones febriles y no deben usarse específicamente para este propósito.8 They do not need to be given to a child with a fever who is not in discomfort or distress.
La fiebre es una respuesta beneficiosa a la infección y no causa daño por sí sola.
Dar líquidos regularmente: leche materna si el niño es amamantado.
Monitorear signos de deshidratación: fontanela oculares hundidas, boca seca, ausencia de lágrimas, mal aspecto, disminución de la producción de orina.
Vigilar la aparición de erupciones: aconsejar sobre cómo evaluar si una erupción no es blanqueable.
Levantarse en la noche para vigilar al niño.
Mantenga al niño alejado de la escuela o guardería while they have a fever and notify them.
Cuándo buscar ayuda adicional: si el niño tiene una convulsión, desarrolla un sarpullido que no desaparece al presionar, parece estar peor que cuando fue evaluado por última vez por un profesional de la salud, el padre o cuidador está preocupado, la fiebre dura más de 5 días, el padre o cuidador está angustiado o siente que no puede cuidar al niño.
Proporcionar información escrita: give the parent or carer an appropriate advice sheet (such as the Consejos de Patient.info sobre la fiebre en niños).
Lecturas adicionales y referencias
- Fiebre en menores de 5 años; Estándares de Calidad NICE, julio 2014 - Última actualización julio 2022
- Barbi E, Marzuillo P, Neri E, et al; Fiebre en Niños: Perlas y Trampas. Niños (Basilea). 1 de septiembre de 2017;4(9):81. doi: 10.3390/children4090081.
- Fiebre en menores de 5 años: evaluación y manejo inicial; Guía NICE (última actualización noviembre 2021)
- Enfermedad de Kawasaki; N Curtis
- Manejo farmacológico profiláctico para convulsiones febriles en niños; M Offringa et al
- Fiebre en menores de 5 años: evaluación y manejo inicial; Guía NICE (última actualización noviembre 2021)
- Thompson M, Van den Bruel A, Verbakel J, et al; Revisión sistemática y validación de reglas de predicción para identificar a los niños Health Technol Assess. 2012 Mar;16(15):1-100.
- El-Radhi AS; Manejo de la fiebre: Evidencia vs práctica actual. World J Clin Pediatr. 8 de diciembre de 2012;1(4):29-33. doi: 10.5409/wjcp.v1.i4.29. eCollection 8 de diciembre de 2012.
- Sepsis - reconocimiento, diagnóstico y manejo temprano; Guía NICE (julio 2016 - actualizada enero 2024)
- Mehndiratta M, Nayak R, Garg H, et al; Evaluación de los signos de Kernig y Brudzinski en la meningitis. Ann Indian Acad Neurol. 2012 Oct;15(4):287-8. doi: 10.4103/0972-2327.104337.
- Enfermedad de Kawasaki; N Curtis
- Infección del tracto urinario en menores de 16 años: diagnóstico y manejo; Directriz NICE (julio 2022)
- Manejo farmacológico profiláctico para convulsiones febriles en niños; M Offringa et al
Continúa leyendo abajo
Historial del artículo
La información en esta página está escrita y revisada por pares por clínicos calificados.
Próxima revisión: 24 Jun 2027
25 Jun 2024 | Última versión

Pregunta, comparte, conecta.
Navega por discusiones, haz preguntas y comparte experiencias en cientos de temas de salud.

¿Te sientes mal?
Evalúa tus síntomas en línea de forma gratuita